Облегчаем и улучшаем состояние за 1-3 сеанса!

Что такое варус
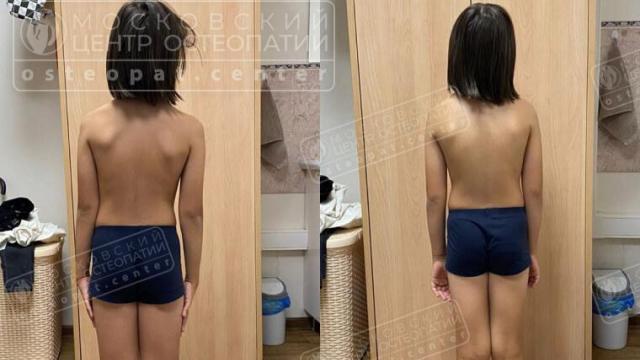
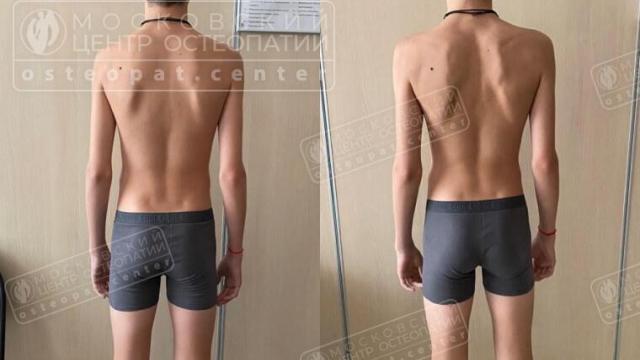
Варусная деформация стопы (варус) – это достаточно распространенная патология опорно-двигательного аппарата, характеризующаяся отклонением заднего отдела стопы (пятки) наружу, при этом передний отдел может отклоняться внутрь. Простыми словами, это состояние, когда стопа кажется “вывернутой” наружу, а пятка направлена не строго вниз, а немного в сторону.
Наша стопа – это сложное и удивительное творение природы. Она состоит из множества мелких костей (26 костей в каждой), суставов, связок и мышц, которые работают в тесной координации, чтобы обеспечить нам возможность ходить, бегать, прыгать, сохранять равновесие и адаптироваться к различным поверхностям. Нормальное положение стопы, когда мы стоим или идем, обеспечивает равномерное распределение нагрузки на все ее отделы, что является залогом здоровья всего опорно-двигательного аппарата, включая голеностопные суставы, колени, тазобедренные суставы и даже позвоночник.
При варусе происходит нарушение биомеханики ходьбы. Вместо того чтобы опираться на всю площадь стопы, нагрузка перераспределяется неравномерно. Это может приводить к повышенной нагрузке на внешнюю часть стопы, нарушению амортизации и неправильному положению других суставов.
Анатомическая суть варуса
Варус (от лат. varus – кривой, искривленный) – это общее понятие, которое описывает отклонение части тела или конечности от средней линии, направленное наружу. В контексте стопы мы говорим о:
- Варусе пятки (варусная пятка): это основной признак, когда пяточная кость отклоняется наружу относительно продольной оси голени.
- Варусе переднего отдела стопы: иногда может наблюдаться и отклонение передней части стопы внутрь.
В здоровом состоянии, когда человек стоит на ровной поверхности, стопы располагаются параллельно друг другу, или с легким разворотом наружу, но пятки при этом направлены строго вниз. При варусной деформации, особенно если взглянуть на ноги сзади, можно заметить, что пятки “разведены” в стороны.
Влияние на биомеханику
Нарушение естественного положения стопы влечет за собой целую цепочку компенсаторных изменений в организме. Поскольку стопа является фундаментом нашего тела, любые ее деформации могут отразиться на всем опорно-двигательном аппарате. Это происходит потому, что мышцы, связки и суставы пытаются компенсировать неправильное положение стопы, чтобы сохранить вертикальное положение тела и возможность передвижения.
Важно понимать, что варусная деформация – это не только косметический дефект, но и состояние, которое может приводить к дискомфорту, боли и развитию других патологий, если своевременно не принять меры. Именно поэтому так важно разобраться в причинах, симптомах и методах коррекции этого состояния.
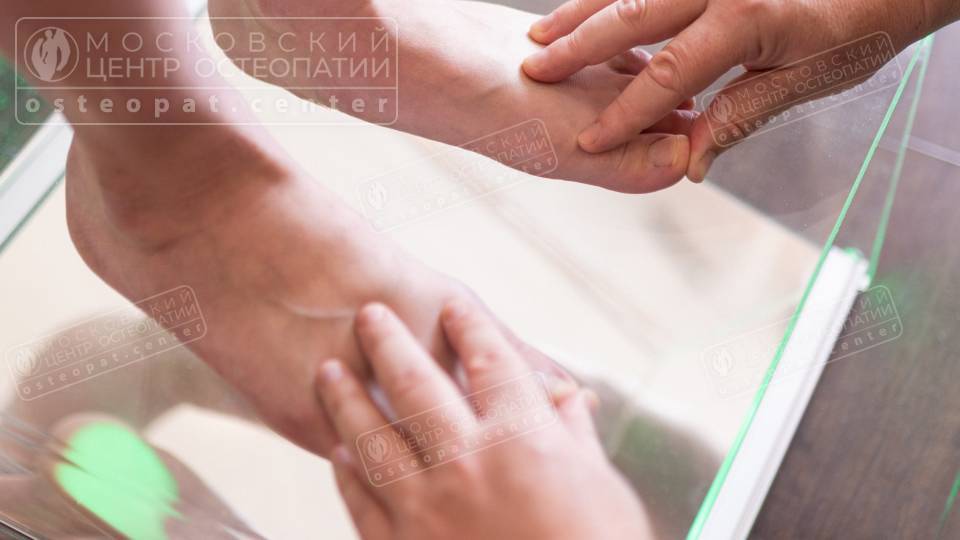
Виды варусной деформации
Варусная деформация стопы может проявляться по-разному, и для понимания этого состояния важно знать о различных ее видах. Классификация позволяет врачам более точно определить степень выраженности патологии, выбрать наиболее эффективные методы лечения и спрогнозировать результаты.
Существует несколько способов классификации варусной деформации:
- По степени выраженности:
- Легкая степень: небольшое отклонение пятки наружу, которое может быть незаметным для невооруженного глаза. Пациент может не испытывать боли или дискомфорта. Часто обнаруживается при профилактических осмотрах или в ходе обследования по другим причинам.
- Средняя степень: более выраженное отклонение пятки, которое уже заметно визуально. Могут появляться периодические боли, усталость в стопах, голенях и даже коленях.
- Тяжелая степень: значительное отклонение пятки наружу. Стопа выглядит сильно “вывернутой”. Появляются выраженные боли, которые могут беспокоить постоянно, ограничивая физическую активность. Могут развиваться деформации других суставов (например, коленных), проблемы с позвоночником.
- Крайне тяжелая степень: редкое, но крайне тяжелое состояние, при котором деформация настолько выражена, что может приводить к серьезным нарушениям функции ходьбы и опоры.
- По этиологии (причинам):
- Врожденная: связана с нарушениями развития стопы в утробе матери. Может быть обусловлена генетическими факторами, неправильным положением плода или другими причинами.
- Приобретенная: возникает в течение жизни под влиянием различных факторов, таких как травмы, перегрузки, ношение неправильной обуви, слабость мышц стопы и голени, неврологические заболевания.
- По локализации:
- Деформация заднего отдела (пятки): наиболее распространенный тип, при котором происходит отклонение пяточной кости наружу.
- Деформация переднего отдела: встречается реже, характеризуется отклонением переднего отдела стопы внутрь.
- Комбинированная деформация: сочетание варуса пятки и варуса переднего отдела стопы.
- По возрасту пациентов:
- У детей может быть врожденной или приобретенной. Раннее выявление и лечение особенно важны для предотвращения развития более серьезных проблем в будущем.
- У взрослых обычно является результатом длительного воздействия неблагоприятных факторов, травм или заболеваний.
Почему важна классификация
Понимание вида варусной деформации позволяет врачу:
- Точнее определить степень и причину деформации.
- Выбрать наиболее подходящие методы коррекции, учитывая возраст, степень деформации и сопутствующие заболевания.
- Определить вероятность улучшения состояния и спрогнозировать результаты лечения.
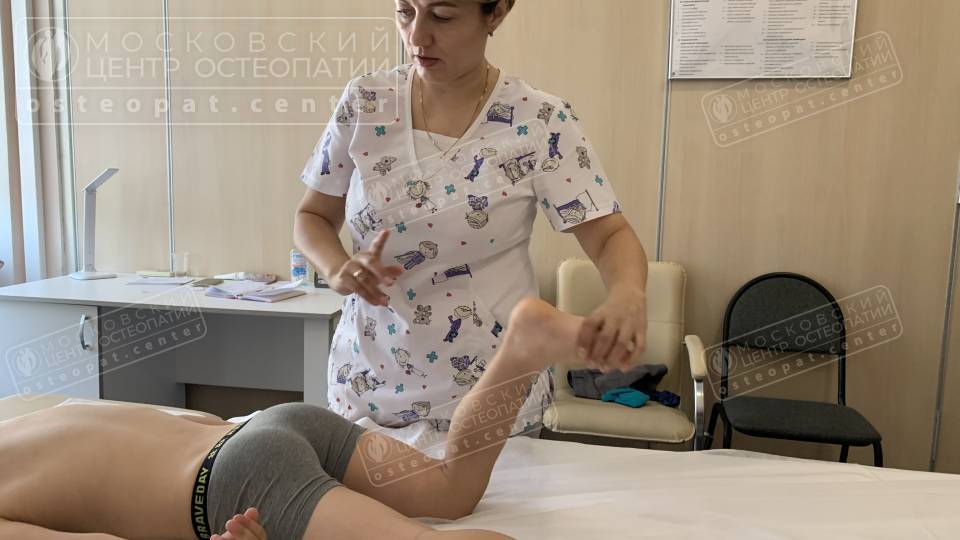
Причины возникновения
Варусная деформация стопы, как правило, является результатом комплексного воздействия различных факторов, которые нарушают нормальное развитие, формирование или функционирование опорно-двигательного аппарата. Понимание причин возникновения этого состояния крайне важно для выбора правильной стратегии лечения и профилактики.
Их можно разделить на несколько основных групп:
Врожденные факторы
- Генетические факторы могут играть роль в формировании предрасположенности к различным деформациям опорно-двигательного аппарата.
- Неправильное формирование костей стопы, связочного аппарата или суставов во время внутриутробного периода.
- Длительное нахождение в неправильном положении в матке может способствовать развитию деформаций.
- Осложнения беременности, например многоводие или маловодие, которые могут влиять на пространство для развития плода.
Приобретенные факторы
Травмы:
- Переломы костей стопы или голеностопного сустава. Неправильное сращение переломов может приводить к изменению оси конечности.
- Разрывы или растяжения связок, особенно супинационной группы (отвечающей за поддержку свода стопы и предотвращение ее выворачивания наружу), может привести к нестабильности и последующей деформации.
- Ушибы и вывихи могут ослаблять связочный аппарат.
Заболевания и состояния:
- Рахит: недостаток витамина D и кальция у детей может приводить к размягчению костей и их деформации под действием мышечной тяги и веса тела.
- Детский церебральный паралич (ДЦП) и другие неврологические заболевания могут вызывать нарушения мышечного тонуса и деформацию.
- Полиомиелит может вызывать паралич определенных групп мышц, что приводит к дисбалансу и деформации.
- Артриты и артрозы: воспалительные или дегенеративные процессы в суставах стопы и голеностопа могут вызывать боли и изменение биомеханики, способствуя развитию варуса.
- Заболевания периферических нервов: нарушение иннервации мышц стопы может привести к мышечной слабости или дисбалансу.
Чрезмерные нагрузки и неправильная биомеханика:
- Длительное пребывание на ногах, особенно при занятиях определенными видами спорта или при работе, связанной с постоянной ходьбой или стоянием.
- Слишком тесная или наоборот, слишком свободная обувь нарушает правильное положение стопы.
- Обувь с высоким каблуком приводит к перегрузке переднего отдела стопы и изменяет естественные углы нагрузки.
- Обувь с плоской, неупругой подошвой не обеспечивает должной амортизации.
- Обувь, которая не соответствует форме стопы, например узкая обувь, сдавливающая пальцы.
- Неправильная техника бега или ходьбы может создавать избыточную нагрузку на определенные участки стопы.
- Избыточный вес увеличивает нагрузку на все отделы стопы, усугубляя имеющиеся деформации.
Особенности мышечного баланса:
- Слабость мышц-супинаторов (отводящих стопу), которые отвечают за поддержание свода стопы и правильное положение пятки.
- Гипертонус (чрезмерное напряжение) мышц-пронаторов (приводящих стопу), которые “тянут” стопу наружу.
Оптимальным решением при появлении боли – сразу обратиться к опытному специалисту.
Симптомы варуса
Варусная деформация стопы не всегда проявляется явными и болезненными симптомами, особенно на ранних стадиях. Однако, по мере прогрессирования деформации и развития компенсаторных изменений в организме, человек начинает ощущать ряд дискомфортных проявлений. Своевременное распознавание этих симптомов – ключ к ранней диагностике и успешному лечению.
Симптомы варусной деформации стопы могут варьироваться в зависимости от степени выраженности деформации, возраста пациента и индивидуальных особенностей организма.
Наиболее распространенные симптомы
Изменение походки:
- “Косолапость” или “развернутая” походка: человек как бы “выворачивает” стопы наружу при ходьбе, чтобы компенсировать варусное положение пятки.
- Неустойчивая походка, особенно заметна при быстрой ходьбе или беге.
- Быстрая утомляемость ног при ходьбе или длительном стоянии, появляется ощущение тяжести.
Болевые ощущения:
- Боль в стопах чаще всего локализуется во внешней части стопы, в области голеностопного сустава.
- Боль в голенях может возникать из-за избыточного напряжения мышц.
- Боль в коленях вследствие нарушения биомеханики стопы, особенно при ходьбе по неровной поверхности или при спуске/подъеме по лестнице.
- Боль в области тазобедренных суставов и поясницы и-за компенсаторных изменений, которые могут отражаться на всей оси тела.
Визуальные изменения:
- Видимое отклонение пятки наружу: при взгляде на ноги сзади пятки не параллельны, а как бы “разведены” в стороны.
- Изменение формы стопы: стопа может выглядеть более плоской с внешней стороны, или иметь выраженную продольную арку.
- Мозоли и натоптыши: на внешней стороне стопы, на мизинце или пятке могут образовываться болезненные мозоли из-за повышенного давления.
Износ обуви:
- Стирание подошвы обуви с внешней стороны – явный признак того, что нагрузка при ходьбе распределяется неравномерно.
Нарушение равновесия:
- Частые подворачивания ноги, особенно в голеностопном суставе, что может приводить к растяжениям и травмам.
- Сложности при выполнении определенных движений, например, при занятиях спортом, требующим быстрой смены направления.
У детей:
- Ребенок часто жалуется на усталость в ногах.
- Избегает активных игр, подвижных видов спорта.
- Неуклюжесть, частые падения.
- Малыш начинает ходить позже обычного или с видимыми нарушениями походки.
Важно обратиться к специалисту, если вы заметили у себя или у своего ребенка следующие признаки:
- Постоянные боли в ногах, голенях, коленях.
- Быстрая утомляемость при обычной физической активности.
- Видимое изменение формы стопы или походки.
- Стирание подошвы обуви с внешней стороны.
- Ребенок часто спотыкается или жалуется на боль в ногах.
Если симптомы не проходят длительное время – необходимо срочно посетить остеопата.
Этапы развития деформации
Варусная деформация стопы, как и многие другие патологии опорно-двигательного аппарата, может развиваться постепенно, проходя через несколько стадий. Эти стадии отражают степень выраженности анатомических и функциональных нарушений. Понимание этапов развития помогает не только врачам, но и самим пациентам осознать важность своевременного обращения за медицинской помощью.
Хотя четкой, общепринятой классификации этапов развития варусной деформации стопы, применимой ко всем случаям, может не быть, можно выделить общие закономерности в прогрессировании этого состояния. Чаще всего речь идет о степенях тяжести, которые отражают прогресс патологии.
Рассмотрим условные этапы или степени развития варусной деформации стопы:
Этап 1: Начальная стадия (Легкая степень)
Характеристики:
- Незначительное отклонение пятки наружу (например, на 5-10 градусов).
- Отсутствие выраженных видимых изменений походки.
- Симптомы минимальны или отсутствуют: возможна легкая утомляемость ног к концу дня, небольшая дискомфортность при длительном стоянии.
- Может присутствовать легкая слабость мышц, поддерживающих свод стопы, или некоторая напряженность в определенных группах мышц.
- На рентгенограмме или других диагностических исследованиях могут быть выявлены лишь начальные изменения в положении костей.
Факторы, способствующие развитию: продолжение воздействия неблагоприятных факторов (неправильная обувь, повышенные нагрузки, недостаток физической активности).
Возможности коррекции: на этой стадии наиболее эффективны консервативные методы лечения, включая остеопатию, направленную на коррекцию мышечного баланса и биомеханики, использование индивидуальных стелек, специальные упражнения.
Этап 2: Стадия развития (Средняя степень)
Характеристики:
- Более выраженное отклонение пятки (10-15 градусов и более).
- Заметные изменения походки: появляется “развернутая” походка, быстрая утомляемость ног.
- Появляются первые болевые ощущения: боль в стопе, голени, возможно, в коленях, особенно после нагрузки.
- Формирование мозолей и натоптышей на внешней стороне стопы.
- Может наблюдаться частичное уплощение свода стопы.
- Мышечный дисбаланс становится более выраженным, могут появляться контрактуры (укорочение) определенных мышц.
Факторы, способствующие развитию: продолжающееся воздействие неблагоприятных факторов, отсутствие или недостаточная эффективность начатого лечения.
Возможности коррекции: консервативное лечение остается основным, но может требовать более длительного курса и комплексного подхода. Остеопатия, двигательная терапия, использование ортопедических стелек являются ключевыми элементами. Возможна комбинация с физиотерапией.
Этап 3: Стадия выраженной деформации (Тяжелая степень)
Характеристики:
- Значительное отклонение пятки наружу (более 15-20 градусов).
- Выраженные нарушения походки, хромота.
- Постоянные или часто возникающие боли в стопах, голенях, коленях, тазобедренных суставах, пояснице.
- Значительные видимые изменения формы стопы, возможны деформации других суставов (например, плоскостопие, вальгусная деформация первого пальца стопы, варус коленных суставов).
- Стойкое нарушение мышечного баланса, ограничение подвижности в суставах.
- Артрозные изменения в суставах стопы и голеностопа.
- Может быть снижена или утрачена способность к длительной ходьбе и занятиям спортом.
Факторы, способствующие развитию: длительное игнорирование проблемы, неэффективное или отсутствующее лечение, сопутствующие заболевания.
Возможности коррекции: на этой стадии консервативное лечение может быть менее эффективным для полного восстановления. Часто требуется комбинация консервативных методов (включая остеопатию для снятия компенсаторного напряжения и улучшения функции) и, возможно, хирургическое вмешательство для коррекции костных деформаций. Однако, даже в таких случаях, остеопатия играет важную роль в реабилитации и улучшении общего самочувствия.
Почему важно действовать на ранних стадиях:
- Эффективность лечения: чем раньше начато лечение, тем выше шансы на полное или значительное восстановление нормальной формы и функции стопы.
- Предотвращение осложнений: ранняя коррекция позволяет избежать развития вторичных патологий в коленных суставах, тазобедренных суставах и позвоночнике.
- Качество жизни: своевременное лечение сохраняет подвижность, снижает болевой синдром и позволяет вести активный образ жизни.

Последствия деформации, если не лечить
Игнорирование варусной деформации стопы и отказ от своевременного лечения могут привести к целому каскаду негативных последствий, затрагивающих не только стопы, но и весь опорно-двигательный аппарат, а также общее самочувствие человека. Поскольку стопа является фундаментом нашего тела, любая ее деформация неизбежно влияет на биомеханику всего организма.
Рассмотрим основные последствия, с которыми может столкнуться человек, не занимающийся коррекцией варусной деформации стопы:
Хронический болевой синдром:
- Постоянные боли в стопах, особенно во внешней части, что связано с повышенной нагрузкой на эту зону.
- Боли в голеностопных суставах из-за нарушения положения стопы, что увеличивает нагрузку на голеностоп и может приводить к развитию артрозов и воспалений.
- Боли в коленных суставах – это одно из самых частых и серьезных последствий. Неправильное положение стопы приводит к тому, что голень при ходьбе начинает вращаться внутрь, что создает нефизиологическую нагрузку на коленные суставы, особенно на их внутренние структуры (мениски, связки). Это может ускорить развитие остеоартроза коленных суставов, вызвать боли и ограничение подвижности.
- Боли в тазобедренных суставах и пояснице: дальнейшие компенсаторные изменения в биомеханике могут привести к неправильному положению таза, нарушению осанки и развитию болей в нижней части спины.
Дегенеративно-дистрофические изменения в суставах (артрозы):
- Артроз голеностопного сустава: повышенная нагрузка на определенные участки сустава приводит к износу хрящевой ткани.
- Артроз коленных суставов: как упоминалось выше, это одно из наиболее частых осложнений.
- Артроз тазобедренных суставов: может развиваться как вторичное проявление длительных нарушений биомеханики.
Формирование вторичных деформаций:
- Плоскостопие часто сопутствует варусной деформации или развивается как ее следствие.
- Вальгусная деформация первого пальца стопы (“косточка”): нарушение биомеханики может способствовать развитию отклонения большого пальца.
- Деформации пальцев ног: молоткообразные пальцы, вросшие ногти из-за неправильно подобранной обуви, которая вынужденно надевается на деформированную стопу.
- Развитие варусной или вальгусной деформации коленей: попытка компенсировать положение стоп может приводить к изменению оси нижних конечностей.
Нарушение осанки и сколиоз, что вызывает компенсаторные искривления позвоночника для сохранения вертикального положения тела.
Снижение качества жизни:
- Ограничение физической активности, болевые ощущения и утомляемость мешают заниматься спортом, гулять, выполнять повседневные дела.
- Психологический дискомфорт: нарушение походки и внешние проявления деформации могут вызывать стеснение, неуверенность в себе.
Травматизм и повышенный риск подворачивания ноги, что увеличивает вероятность растяжений и разрывов связок голеностопа.
Проблемы с выбором обуви, так как стандартная обувь перестает быть удобной, приходится искать специальную или заказывать индивидуальную.

Виды диагностики
Для точной диагностики варусной деформации стопы и определения степени ее выраженности, а также выявления сопутствующих нарушений, в современной медицине используется комплексный подход, включающий различные методы. В Московском Центре Остеопатии мы применяем как общепринятые, так и более специфические методы, чтобы получить максимально полную картину состояния пациента.
Основные методы диагностики варусной деформации стопы:
Сбор анамнеза и клинический осмотр
- Врач подробно расспрашивает о жалобах, времени их появления, характере боли, наличии травм, профессиональной деятельности, образе жизни, наличии подобных проблем у родственников.
- Врач осматривает стопы пациента в положении стоя, сидя и лежа. Оценивается симметричность ног, положение пяток, сводов стопы, наличие отеков, мозолей, деформаций.
- Наблюдение за тем, как пациент ходит, бегает, приседает, оценивается наличие хромоты, “косолапости”, неустойчивости.
- Ощупывание стопы и голеностопного сустава для выявления болезненности, напряжения мышц, деформации костей.
- Оценка диапазона движений в голеностопном суставе и суставах стопы.
- Оценка силы и тонуса различных групп мышц стопы и голени.
- Тесты на асимметрию, например: оценка положения пяточных костей при стоянии на месте.
Инструментальные методы диагностики
- Рентгенография стоп в двух проекциях (прямой и боковой). Стандарт для оценки степени плоскостопия и варусной деформации. Проводится в положении стоя, когда стопы несут полный вес тела, что позволяет точно оценить углы между костями и степень отклонения. Также может быть назначена рентгенография голеностопных и коленных суставов для оценки состояния суставов и выявления вторичных изменений.
- Плантоскопия: пациент наступает на специальную стеклянную или пластиковую платформу, которая подсвечивается снизу. Это позволяет увидеть отпечаток стопы, оценить высоту сводов, выявить зоны повышенного давления (где отпечаток более яркий) и зоны, где стопа не касается поверхности.
- Подометрия: измерение различных параметров стопы (длина, ширина, высота сводов) с помощью специальных приборов.
- Компьютерная подометрия (давление на платформе): современный метод, позволяющий детально анализировать распределение давления под стопой во время стояния и ходьбы. Он дает информацию о центре тяжести, статике и динамике нагрузки на стопы.
- Ультразвуковое исследование (УЗИ) мягких тканей: может использоваться для оценки состояния связок, сухожилий, мышц стопы и голеностопа, выявления признаков воспаления или повреждения.
- Магнитно-резонансная томография (МРТ): назначается в редких случаях, когда необходимо детально изучить состояние мягких тканей (связок, сухожилий, менисков), выявить скрытые травмы или патологические изменения в суставах.
В Московском Центре Остеопатии мы начинаем с тщательного клинического осмотра и сбора анамнеза, уделяя особое внимание жалобам пациента и его истории. Наши остеопаты и двигательные терапевты оценивают не только саму стопу, но и ее связь с другими отделами позвоночника и конечностями, поскольку варусная деформация часто является частью более общей картины нарушений биомеханики.
При необходимости, для уточнения диагноза и планирования дальнейшего лечения, мы можем рекомендовать пациентам обратиться для проведения рентгенографии в специализированные диагностические центры.
Наша цель – не просто поставить диагноз, а понять причину возникновения варусной деформации у конкретного пациента, чтобы предложить наиболее эффективное и индивидуальное решение, будь то остеопатическая коррекция, подбор стелек или комплекс лечебных упражнений.
Консультация наших специалистов поможет поставить правильный диагноз.
Методы лечения варусной деформации стопы
Лечение варусной деформации стопы – это многогранный процесс, требующий комплексного подхода и индивидуальной стратегии. Выбор методов зависит от степени выраженности деформации, возраста пациента, наличия сопутствующих заболеваний и причин, вызвавших патологию. В Московском Центре Остеопатии мы комбинируем различные эффективные методики, чтобы добиться максимального результата.
Основные направления лечения:
Остеопатия
- Структуральная остеопатия: направлена на коррекцию положения костей и суставов. Остеопат мягкими, специфическими техниками работает с костями стопы, голеностопа, а также с коленными, тазобедренными суставами и позвоночником, чтобы восстановить их правильное взаимное расположение и подвижность. Это помогает устранить механические блоки и улучшить биомеханику всего опорно-двигательного аппарата.
- Висцеральная остеопатия: иногда варусная деформация может быть связана с напряжением внутренних органов или их связочного аппарата, что косвенно влияет на тонус мышц и положение костей. Висцеральные техники помогают снять это напряжение, улучшить кровообращение и лимфоотток, что положительно сказывается на общем состоянии и функциях опорно-двигательной системы.
- Краниосакральная остеопатия: влияет на центральную нервную систему и ее регуляцию. Работа с краниосакральной системой может помочь нормализовать мышечный тонус, снять остаточные явления от родовых травм (актуально для детей) и улучшить общее состояние пациента.
- Биодинамическая остеопатия: это более тонкий, глубинный подход, направленный на активацию внутренних ресурсов организма для самовосстановления.
- Миофасциальный массаж: мягкое воздействие на мышечно-фасциальные цепи, устранение спаек, триггерных точек и восстановление эластичности тканей. Это особенно важно для снятия избыточного напряжения в мышцах, которые способствуют варусной деформации.
Индивидуальное моделирование и подбор ортопедических стелек (Подиатрия)
Стельки изготавливаются индивидуально по слепкам стопы пациента, учитывая все анатомические особенности и степень деформации.
Функции стелек:
- Поддержка сводов стопы: обеспечивают правильное положение костей и связок, предотвращая дальнейшее уплощение.
- Коррекция положения пятки: помогают вернуть пятку в правильное положение, устраняя варус.
- Правильное распределение нагрузки: снижают давление на болезненные участки стопы.
- Амортизация: уменьшают ударную нагрузку при ходьбе и беге.
Стельки являются важным компонентом лечения, позволяющим поддерживать стопу в правильном положении в течение дня, особенно при ходьбе.

Двигательная терапия и лечебная физкультура (ЛФК)
Укрепление ослабленных мышц, поддержание правильного положения стопы, улучшение гибкости и координации.
Упражнения могут включать:
- Ходьбу на носочках, пятках, внешней и внутренней стороне стопы.
- Сгибание и разгибание пальцев ног, захват мелких предметов пальцами.
- Упражнения с резиновым эспандером для стоп.
- Упражнения на баланс и координацию.
Рефлексотерапия
Воздействие на биологически активные точки на стопе и других участках тела. Может способствовать улучшению кровообращения, снятию боли и воспаления, нормализации мышечного тонуса.
Массаж
Лечебный массаж стоп и голеней: способствует расслаблению напряженных мышц, улучшению кровообращения и лимфооттока.
Консервативные методы
- Ортопедическая обувь: в некоторых случаях, особенно при выраженных деформациях или в качестве временной меры, может быть рекомендована специальная ортопедическая обувь.
- Физиотерапия: ультразвук, магнитотерапия, электростимуляция – могут назначаться для снятия воспаления, боли и стимуляции восстановления тканей.
Хирургическое лечение
Применяется в тяжелых случаях, когда консервативные методы неэффективны, и требуется коррекция костных структур или связок. Часто включает остеотомии (пересечение костей), артродез (обездвиживание сустава), артропластику. Даже после хирургического вмешательства остеопатия и двигательная терапия играют ключевую роль в реабилитации, восстановлении полной функции и профилактике рецидивов.
Мы отдаем предпочтение безоперационным, консервативным методам, поскольку они позволяют работать с причинами деформации, восстанавливая естественные механизмы функционирования тела. Остеопатия, в нашем исполнении, является ключевым элементом, так как она воздействует на весь организм, снимая функциональные блоки и восстанавливая баланс. Индивидуально подобранные стельки и специально разработанные упражнения дополняют остеопатическое лечение, закрепляя достигнутый результат.
Если вы столкнулись с варусной деформацией стопы, не стоит отчаиваться. Наша команда опытных специалистов готова помочь вам найти оптимальное решение для восстановления здоровья и комфорта ваших ног.
Наши специалисты проведут обследование и назначат оптимальное лечение.
Профилактика заболевания
Профилактика варусной деформации стопы – это комплекс мер, направленных на предотвращение ее развития или замедление прогрессирования, если она уже имеется. Особенно важна профилактика у детей, чьи опорно-двигательный аппарат находится в стадии активного формирования. Однако и взрослым людям следует уделять внимание здоровью своих стоп, чтобы избежать неприятных последствий.
Основные принципы профилактики:
Правильный выбор обуви
Для детей:
- Обувь должна быть изготовлена из натуральных, дышащих материалов, иметь удобную колодку, небольшой каблук (1-2 см для детей старше 3-4 лет) и жесткий задник, фиксирующий пятку.
- Наличие умеренного продольного супинатора в обуви для детей, которые начинают ходить, важно для правильного формирования свода стопы.
- Обувь не должна быть тесной, но и слишком большая обувь вредна, так как ребенок будет подворачивать пальцы, пытаясь ее удержать.
- Избегайте тесной, тесной, обуви с узким носком, обуви на плоской подошве или с высоким каблуком для повседневной носки.
Для взрослых:
- Выбирайте удобную обувь с хорошей амортизацией и поддержкой свода стопы.
- Избегайте длительного ношения обуви на высоком каблуке (более 4-5 см), очень тесной или, наоборот, слишком свободной обуви.
- Используйте специализированную обувь для каждого вида спорта, соответствующую типу нагрузки и особенностям стопы.
- Если вы много времени проводите на ногах, старайтесь чередовать обувь, чтобы избежать постоянного давления на одни и те же участки.
Регулярные физические упражнения
Для детей:
- Поощряйте подвижные игры, бег, прыжки, лазание.
- Если это безопасно, позволяйте детям ходить босиком по различным поверхностям (трава, песок, ковер). Это естественным образом стимулирует мышцы стопы.
- Включение в игры упражнений, направленных на развитие стоп: ходьба на носочках, на пятках, перекаты с пятки на носок, сбор мелких предметов пальцами ног.
Для взрослых:
- Ежедневная гимнастика для стоп очень полезна. Включайте в нее:
- Круговые движения стопами.
- Сгибание и разгибание пальцев.
- Захват и перекладывание мелких предметов (например, карандаша) пальцами ног.
- Ходьбу по “дорожке здоровья” (с различными текстурами).
- Растяжку икроножных мышц.
- Регулярные умеренные физические нагрузки (ходьба, плавание, йога) способствуют поддержанию общего тонуса мышц и правильной осанки.
Контроль веса
Поддержание здорового веса снижает нагрузку на стопы и суставы, что особенно важно для профилактики развития и прогрессирования варусной деформации.
Своевременное обращение к специалисту
При первых признаках дискомфорта, боли или видимых изменений в стопах и походке не откладывайте визит к врачу (ортопеду, остеопату, подиатру). Ранняя диагностика и коррекция позволяют избежать более серьезных проблем.
Профилактические осмотры: Регулярные осмотры у детей, особенно в период активного роста, помогут выявить любые нарушения на ранней стадии.
Остеопатические подходы к профилактике
Даже если явной деформации нет, но есть предрасположенность (например, из-за родовой травмы, мышечных дисбалансов), остеопатические сеансы могут помочь поддерживать правильный мышечный баланс и предотвратить развитие патологических изменений.
Остеопат может научить специфическим упражнениям и техникам самопомощи, направленным на профилактику.

Ответы на частые вопросы
Детский организм растет и развивается, и любые деформации, если их вовремя не корректировать, могут закрепиться и привести к более серьезным проблемам в будущем. Например, варусная деформация стопы у ребенка может стать причиной неправильного формирования сводов стопы, привести к развитию плоскостопия, искривления коленей и позвоночника уже во взрослом возрасте.
Для детей: в раннем детском возрасте, особенно при функциональных формах варуса (связанных с мышечным дисбалансом), есть вероятность самостоятельного восстановления при условии создания благоприятных условий: правильная обувь, массаж, гимнастика, а также остеопатическое сопровождение. Однако, если деформация имеет органическую природу (связана с костными аномалиями) или не получает должного внимания, она, скорее всего, сохранится и может прогрессировать.
Для взрослых: самостоятельное излечение варусной деформации у взрослых в большинстве случаев маловероятно. Приобретенные деформации, как правило, требуют активного лечения и коррекции.
Да, у младенцев может встречаться варусная деформация стопы, которая часто бывает врожденной. Это может быть связано с особенностями внутриутробного развития.
Опасность: некорректированная варусная деформация у младенцев может препятствовать правильному формированию сводов стопы, повлиять на дальнейшее развитие походки, привести к повышенной нагрузке на суставы и развитию вторичных деформаций. Раннее обращение к остеопату и ортопеду крайне важно для своевременной коррекции.
Варусная деформация стопы (varus): отклонение пятки или всего заднего отдела стопы наружу (в сторону от средней линии тела).
Вальгусная деформация стопы (valgus): отклонение пятки или всего заднего отдела стопы внутрь (в сторону средней линии тела). Это более известное состояние, часто называемое «плоско-вальгусная стопа».
В легких и умеренных случаях, при условии правильного лечения (включая остеопатию и стельки) и адекватной поддержки стопы (правильная спортивная обувь), занятия спортом, как правило, возможны и даже рекомендованы. Однако выбор вида спорта и интенсивность нагрузок должны быть согласованы с врачом.
Виды спорта, связанные с высокими ударными нагрузками или быстрой сменой направления, могут требовать особого внимания и дополнительной защиты.
При выраженных деформациях и болевом синдроме занятия спортом могут быть ограничены до стадии коррекции.
Наиболее эффективны упражнения, направленные на:
- Укрепление мышц, поддерживающих свод стопы (задняя большеберцовая мышца, мышцы голени).
- Растяжку мышц, которые могут быть укорочены и способствовать деформации.
- Улучшение баланса и проприоцепции (ощущения положения тела в пространстве).
Примеры: ходьба на носочках и пятках, захват мелких предметов пальцами ног, перекаты с пятки на носок, упражнения с эспандером, ходьба по неровным поверхностям.
Важно: упражнения должны подбираться индивидуально, с учетом стадии заболевания и особенностей пациента. Рекомендуется консультация с двигательным терапевтом или остеопатом.
Да, остеопатия является одним из наиболее эффективных методов консервативного лечения варусной деформации стопы. Остеопаты работают не только непосредственно со стопой, но и с ее связью с другими частями тела, выявляя и устраняя мышечные блоки, фасциальные натяжения и биомеханические нарушения, которые могут способствовать развитию или усугублению деформации.
Остеопатия помогает восстановить нормальную подвижность суставов, снять избыточное напряжение мышц, улучшить кровообращение и, как следствие, способствовать коррекции положения стопы и снижению болевого синдрома.
Обычно стельки рекомендуется носить в течение дня, особенно при ходьбе и любой физической активности. Режим ношения (постоянно или периодически) определяет врач-подиатр или остеопат, исходя из индивидуальной ситуации.
Важно понимать, что стельки – это вспомогательное средство, которое помогает поддерживать стопу в правильном положении. Оно эффективно работает в комплексе с другими методами лечения, такими как остеопатия и ЛФК.
Обращайте внимание на:
- Изменение походки ребенка (например, “косолапость”).
- Жалобы на усталость в ногах или боли.
- Быструю утомляемость при играх или занятиях спортом.
- Видимые изменения в форме стоп или ног.
- Частые падения.
При любых подозрениях рекомендуется обратиться к педиатру, ортопеду или остеопату для профессиональной оценки.