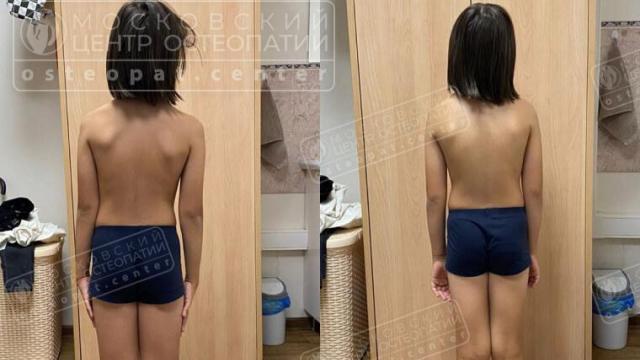
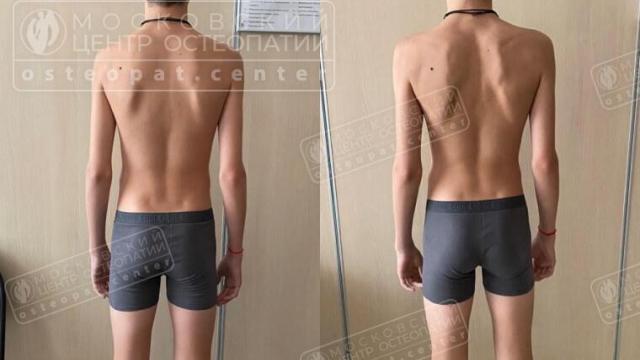
Облегчаем и улучшаем состояние за 1-3 сеанса!

Что такое вальгус
Вальгусная деформация стопы – это изменение анатомического положения стопы, при котором пятка отклоняется кнаружи, а передний отдел стопы, включая большой палец, поворачивается внутрь. В результате стопа принимает характерную форму: она как бы «распластывается» по полу, теряет свод и начинает напоминать дугу, обращённую наружу. Наиболее заметный признак — широкий шаг, внешняя ротация стоп, плоскостопие и натирание обуви с внутренней стороны.
Это состояние часто называют «плоско-вальгусной стопой», особенно у детей, но встречается оно и у взрослых. При вальгусе нагрузка на стопу распределяется неравномерно: основная часть давления приходится на внутренний край, что приводит к перегрузке связок, сухожилий и суставов. Со временем это вызывает боль, усталость в ногах, нарушение походки и даже проблемы в коленях, тазобедренных суставах и позвоночнике.
В Московском Центре Остеопатии мы регулярно сталкиваемся с пациентами — и детьми, и взрослыми, — у которых вальгусная деформация была либо не замечена вовремя, либо лечилась только симптоматически: покупкой жёсткой обуви или стандартными стельками без индивидуального подхода. Между тем, вальгус — не просто «особенность стопы». Это сигнал о системном нарушении биомеханики, которое может начаться ещё в раннем детстве и проявиться уже во взрослом возрасте.
Особое значение имеет ранняя диагностика. У маленьких детей вальгус может быть физиологическим — до 2–3 лет нормально, что стопы слегка заваливаются внутрь. Но если к 4–5 годам коррекция не происходит, это становится патологией, требующей внимания специалиста.
Вальгусная деформация — не приговор. Своевременная коррекция позволяет восстановить правильную работу стопы, предотвратить развитие плоскостопия и избежать цепочки компенсаций в теле. В нашем центре мы работаем с причинами, а не только со следствиями: анализируем походку, оцениваем осанку, проверяем подвижность суставов и состояние мышечно-фасциальной системы.
Наши специалисты знают: вальгус — это не локальная проблема стопы, а часть общей картины дисбаланса тела. И лечение должно быть таким же комплексным.
Виды вальгусной деформации стопы
Вальгусная деформация — не единое состояние, а целый спектр нарушений, различающихся по локализации, степени выраженности и механизму развития. От вида деформации зависит подход к диагностике и лечению. В Московском Центре Остеопатии мы различаем несколько основных форм вальгуса, каждая из которых требует индивидуального подхода.
Одна из самых распространённых разновидностей — подтаранная вальгусная деформация, при которой происходит смещение подтаранного сустава (между таранной и пяточной костями). Это приводит к тому, что пятка заваливается кнаружи, а передний отдел стопы поворачивается внутрь. Такой тип часто встречается у детей и может быть связан с гипермобильностью связочного аппарата или наследственной предрасположенностью. Без коррекции он становится причиной плоскостопия и нарушения походки.
Другой вид — вальгусная деформация первого плюснефалангового сустава, более известная как hallux valgus или «шишка на большом пальце». Здесь изменение положения начинается с плюсневой кости: она отклоняется кнаружи, а большой палец — внутрь, иногда перекрещиваясь со вторым. Эта форма чаще развивается у взрослых, особенно у женщин, и связана с ношением узкой обуви, слабостью мышц стопы и нарушением биомеханики. Хотя внешне это кажется локальной проблемой, на самом деле она часто является следствием более глубоких дисфункций — например, перекоса таза или напряжения в пояснице.
Существует также комбинированный вальгус, когда сочетаются изменения в подтаранном суставе и плюснефаланговом сочленении. Это наиболее сложный случай, требующий комплексного подхода. У таких пациентов не только стопа деформирована, но и нарушена работа всей нижней конечности: коленный сустав испытывает повышенную нагрузку, таз смещается, позвоночник теряет правильную осанку.
Отдельно выделяют вторичный вальгус, который развивается как следствие других заболеваний:
- Полиомиелит, церебральный паралич, ДЦП — при этих состояниях нарушается иннервация мышц, что приводит к дисбалансу между группами, удерживающими стопу.
- Травмы голеностопа — растяжения, вывихи, переломы могут изменить анатомические соотношения в суставах и вызвать компенсаторные изменения.
- Юношеский остеохондрит (болезнь Кёлер–2) — поражение головки пяточной кости у детей, приводящее к боли и изменению положения стопы.
Не менее важна разница между фиксированным и незафиксированным вальгусом. При незафиксированной форме стопа может временно принимать нормальное положение, особенно в положении лёжа или при активных движениях. Это указывает на сохранность подвижности суставов и возможность эффективной коррекции с помощью остеопатии и двигательной терапии. Фиксированный вальгус, напротив, говорит о структурных изменениях — сращении суставов, выраженных остеофитах, рубцовых изменениях в связках. Он требует более длительного лечения и, в некоторых случаях, хирургического вмешательства.
В Московском Центре Остеопатии мы не просто определяем тип деформации — мы анализируем, почему она возникла. Например, у ребёнка может быть вальгус не из-за слабости стопы, а из-за напряжения в тазобедренных суставах или дисфункции крестца после родов. У взрослого — hallux valgus может быть связан с плоскостопием, которое, в свою очередь, вызвано перекосом таза из-за сидячей работы.
Наши специалисты умеют определять, где началась цепочка компенсаций, какие мышцы перегружены, а какие — не работают. Благодаря этому мы можем точно определить вид вальгуса и подобрать наиболее эффективную стратегию восстановления.
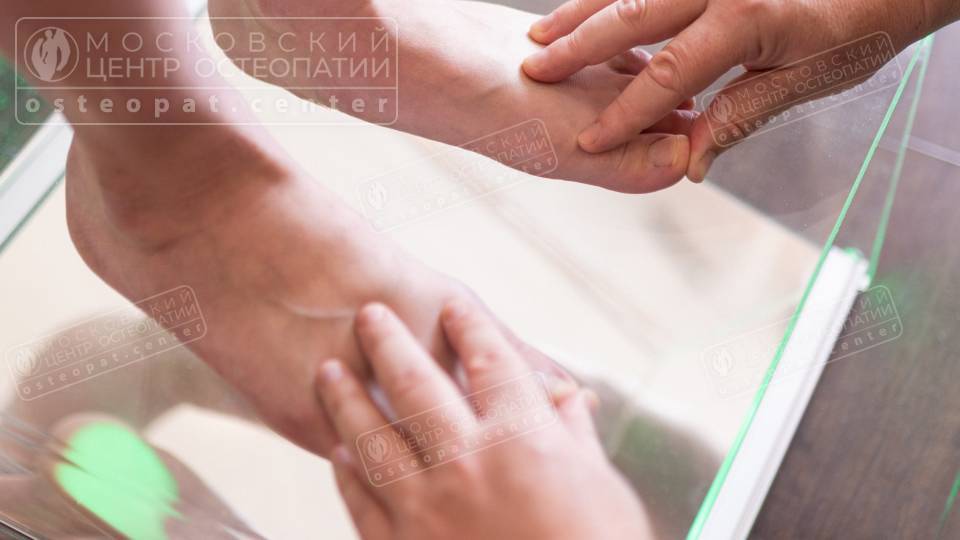
Причины вальгусной деформации
Вальгусная деформация стопы редко возникает спонтанно. Это результат сочетания наследственных, биомеханических и функциональных факторов, которые постепенно нарушают нормальное положение и работу стопы. Понимание причин позволяет не просто корректировать внешние проявления, но и устранять первопричину дисбаланса — что особенно важно для долгосрочного результата.
Одной из главных причин является наследственная предрасположенность. Если у родителей есть плоскостопие, вальгус или другие нарушения осанки, вероятность их развития у ребёнка значительно повышается. Это связано с особенностями строения костей, гипермобильностью связок или слабостью мышечного корсета. Однако генетика — не приговор. При правильном подходе даже у предрасположенных детей можно сформировать устойчивую, правильно функционирующую стопу.
Не менее важную роль играют биомеханические нарушения. Стопа — это сложный амортизирующий механизм, который должен работать в согласии с коленями, тазобедренными суставами и позвоночником. Любое изменение в этой цепочке приводит к перераспределению нагрузки. Например:
- Перекос таза → одна нога «кажется» короче → стопа заваливается внутрь
- Ограничение подвижности голеностопа → стопа компенсаторно поворачивается
- Нарушение осанки → изменяется центр тяжести → увеличивается давление на внутренний край стопы
В Московском Центре Остеопатии мы часто видим, что у взрослых пациентов с hallux valgus или выраженным вальгусом есть скрытые дисфункции в пояснице, крестце или тазобедренных суставах. У детей — напряжение в мышцах таза или дисфункция крестцово-копчиковой зоны после родов.
Ещё одна распространённая причина — слабость мышц стопы и голени. Глубокие мышцы, такие как задняя большеберцовая, длинный сгибатель большого пальца и малоберцовые, отвечают за удержание продольного свода. При их ослаблении стопа теряет опору, свод опускается, и начинается процесс формирования вальгуса. Особенно это актуально у детей, ведущих малоподвижный образ жизни, или у взрослых, долго сидящих за компьютером.
Другой фактор — неправильная обувь. Узкие носки, высокие каблуки, жёсткая подошва без амортизации — всё это создаёт постоянное давление на передний отдел стопы и мешает естественному движению. У женщин hallux valgus часто развивается именно из-за длительного ношения неудобной обуви. Ношение тесной обуви у детей особенно опасно: в возрасте 2–6 лет стопа активно формируется, и любое внешнее воздействие может закрепить неправильное положение костей.
Не стоит забывать и о неврологических причинах. При заболеваниях центральной или периферической нервной системы (например, ДЦП, полиомиелит, травмы спинного мозга) происходит дисбаланс между мышцами-сгибателями и разгибателями, что приводит к патологическому положению стопы. В таких случаях лечение требует комплексного подхода с участием невролога, ортопеда и реабилитолога.
Также важны травмы и хронические перегрузки. Повреждения связок голеностопа, вывихи, переломы могут изменить анатомические соотношения в суставах и вызвать компенсаторные изменения. Хроническое напряжение, например, у спортсменов или людей, много стоящих на работе, приводит к утомлению мышц и снижению их способности стабилизировать стопу.
У детей дошкольного возраста вальгус может быть функциональным, то есть временным явлением, связанным с этапом развития. До 3 лет у многих малышей стопы слегка завалены внутрь — это часть нормального периода формирования опорно-двигательного аппарата. Однако если к 4–5 годам коррекция не происходит, это становится патологией, требующей вмешательства.
Особую роль играет родовая травма. Родовые стрессы, неправильное предлежание, использование щипцов или вакуума могут вызвать дисфункцию крестцово-копчиковой зоны, напряжение в мышцах таза или нарушение подвижности тазобедренных суставов. Эти дисбалансы передаются дальше по цепочке и проявляются уже в виде вальгуса у ребёнка.
В Московском Центре Остеопатии мы не ограничиваемся констатацией факта «плоские стопы». Мы ищем первопричину: почему стопа потеряла опору? Что в теле было «не так»? Благодаря глубокой остеопатической диагностике мы можем выявить скрытые дисфункции — например, напряжение диафрагмы, блокировку крестца или нарушение подвижности рёбер, которые через фасциальные цепи влияют на положение стопы.
Такой подход позволяет не просто снимать симптомы, а работать с механизмом заболевания, замедляя прогрессирование и предотвращая повторные обострения.
Оптимальным решением при появлении боли – сразу обратиться к опытному специалисту.
Симптомы вальгуса
Вальгусная деформация стопы проявляется не только визуально — она сопровождается рядом функциональных и болевых признаков, которые со временем усиливаются, если не начать коррекцию. У детей симптомы могут быть менее выраженными, но уже в раннем возрасте формируются паттерны неправильной походки и напряжения в теле. У взрослых — дискомфорт становится постоянным спутником, ограничивая повседневную активность.
Один из самых очевидных признаков — визуальное изменение формы стопы. При осмотре сзади видно, что пятка отклонена кнаружи, а передний отдел стопы, особенно большой палец, заваливается внутрь. Ребёнок может ходить «вразвалочку», ставя ноги широко, или на внутренних краях стоп. У взрослых часто появляется шишка на большом пальце (hallux valgus), которая болит при давлении обувью и может воспаляться.
Другой характерный симптом — быстрая утомляемость ног. Пациенты жалуются, что после короткой прогулки или работы стоя чувствуют тяжесть, боль в стопах, голенях, коленях. Это происходит потому, что при вальгусе стопа теряет амортизирующую функцию: вместо того чтобы равномерно распределять нагрузку, она «проваливается» внутрь, перегружая связки, сухожилия и суставы.
Часто возникает боль в стопе, особенно в области внутреннего края, подъёма или лодыжки. Она может быть ноющей, тупой, усиливаться к вечеру или после физической активности. Иногда боль иррадиирует в голень, колено или бедро — это указывает на то, что дисфункция уже распространилась выше по цепочке.
У некоторых пациентов появляется хромота или изменение походки. Они стараются ставить ногу по-другому, чтобы уменьшить дискомфорт, но это лишь усугубляет проблему. Хромота создаёт дополнительные компенсации: перекос таза, напряжение в пояснице, асимметрия плеч. В результате вместо одной проблемы развивается целый комплекс нарушений.
Ещё один важный признак — натирание обуви с внутренней стороны. Подошва быстро стирается именно там, где стопа чрезмерно опирается на внутренний край. Это не просто неудобство — это объективный маркер неправильного распределения нагрузки.
У детей дошкольного возраста симптомы могут быть более скрытыми:
- Отказ от длительных прогулок
- Жалобы на усталость после детского сада
- Нарушение координации: спотыкание, падения, трудности с прыжками
- Несимметричное изнашивание подошвы
Родители часто списывают это на «возраст» или «активность», но эти сигналы могут указывать на начинающийся вальгус.
При hallux valgus появляются дополнительные проявления:
- Боль при надевании обычной обуви
- Краснота, отёк вокруг шишки
- Деформация второго пальца (он начинает загибаться)
- Трудности с выбором обуви
Со временем вальгусная деформация влияет не только на стопу, но и на весь организм. Из-за нарушения биомеханики меняется положение коленных суставов — они начинают испытывать повышенную нагрузку, что может привести к гонартрозу. Перекос таза вызывает напряжение в поясничном отделе позвоночника, провоцируя боли в спине, остеохондроз и даже головные боли.
В Московском Центре Остеопатии мы обращаем внимание не только на выраженные симптомы, но и на ранние признаки: лёгкая скованность в стопах по утрам, периодическое подворачивание ноги, повышенная потливость или онемение пальцев. Эти сигналы организма могут указывать на начавшийся дисбаланс, который при правильной коррекции легко устраняется.
Наши специалисты определят, где возникло напряжение в фасциях, какое влияние оказывают тазобедренные суставы или поясница на состояние стопы. Мы не ждём, пока деформация станет выраженной — мы работаем на этапе предрасположенности, помогая пациентам избежать прогрессирования вальгуса.
Если симптомы не проходят длительное время – необходимо срочно посетить остеопата.
Этапы развития заболевания
Вальгусная деформация стопы развивается постепенно, проходя через несколько этапов — от начального функционального нарушения до выраженной структурной деформации. Понимание этих стадий позволяет не только правильно оценить состояние пациента, но и вовремя начать коррекцию, что напрямую влияет на прогноз восстановления.
Начальная (функциональная) стадия
На этом этапе изменения ещё не структурные, а функциональные. Стопа может выглядеть нормально в покое, но при нагрузке — особенно при ходьбе или стоянии — заваливается внутрь. Подтаранный сустав теряет устойчивость, продольный свод опускается, но при желании ребёнок или взрослый может «поднять арку» стопы. Пациенты на этой стадии часто не замечают серьёзных проблем, но могут жаловаться на:
- Быструю утомляемость ног
- Лёгкую боль в стопах после прогулки
- Потливость или онемение пальцев
- Частые подворачивания стопы
У детей этот период приходится на возраст 3–5 лет — время активного формирования опорно-двигательного аппарата. Если в этот момент не начать коррекцию, процесс закрепляется и переходит в следующую стадию. В Московском Центре Остеопатии мы уделяем особое внимание раннему выявлению вальгуса. Наши специалисты смогут определить дисфункцию даже при минимальных признаках: по походке, положению коленей, симметрии таза. На этом этапе лечение наиболее эффективно — достаточно мягкого воздействия, чтобы направить развитие стопы по правильному пути.
Вторая стадия (начальная деформация)
Со временем компенсаторные механизмы исчерпываются, и начинаются структурные изменения. Продольный свод стопы становится менее подвижным, связки растягиваются, сухожилия теряют тонус. При осмотре уже чётко видно:
- Отклонение пятки кнаружи
- Поворот переднего отдела стопы внутрь
- Уплощение свода
- Начальное формирование шишки на большом пальце (при hallux valgus)
Боль становится более выраженной, особенно при длительной ходьбе или стоянии. Появляется хромота, изменяется походка. Обувь быстро изнашивается с внутренней стороны. У детей — трудности с физической активностью, отказ от игр, где нужно бегать или прыгать. На этом этапе важно не просто носить стельки, а работать с причинами: напряжением в мышцах голени, перекосом таза, ограничением подвижности в других суставах. В нашем центре мы используем остеопатию, миофасциальный массаж и двигательную терапию, чтобы восстановить биомеханику и предотвратить дальнейшее прогрессирование.
Третья стадия (выраженная деформация)
На третьей стадии деформация становится фиксированной — стопа теряет способность принимать нормальное положение даже в положении лёжа. Изменения затрагивают костную систему: формируются остеофиты, суставы смещаются, появляются контрактуры. Hallux valgus прогрессирует: большой палец перекрещивается со вторым, шишка увеличивается, болит при любом давлении. Боль становится постоянной, распространяется на голень, колено, поясницу. Ходьба вызывает значительный дискомфорт, пациенты вынуждены выбирать специальную обувь или использовать трость. У взрослых — высок риск развития гонартроза, коксартроза и остеохондроза из-за цепочки компенсаций. На этом этапе лечение направлено не на полное восстановление анатомии (что невозможно без операции), а на снятие напряжения, улучшение кровообращения и замедление дегенерации. Мы помогаем пациентам сохранить подвижность, уменьшить боль и улучшить качество жизни.
Четвёртая стадия (стабилизация с осложнениями)
На последней стадии деформация полностью сформирована, движения в суставах резко ограничены. Стопа теряет свою амортизирующую функцию, нагрузка перераспределяется на другие отделы тела. Возможны:
- Артрозы коленных и тазобедренных суставов
- Хронические боли в пояснице
- Неврологические нарушения (онемение, слабость в ногах)
- Проблемы с равновесием, повышенный риск падений
Оперативное вмешательство (остеотомия, артродез) может быть показано, но требует длительной реабилитации. В нашем центре мы работаем с такими пациентами до и после операции: помогаем подготовить организм, снять напряжение и ускорить восстановление.
| Стадия | Характеристики | Возможности коррекции |
| Функциональная | Стопа заваливается при нагрузке, свод временно опускается | Высокие — можно полностью скорректировать |
| Начальная деформация | Видимое изменение формы стопы, усталость, боль | Хорошие — с помощью остеопатии, стелек, упражнений |
| Выраженная деформация | Фиксированный вальгус, шишка на пальце, хромота | Умеренные — улучшение качества жизни, замедление прогрессирования |
| Стабилизация с осложнениями | Полная потеря подвижности, артрозы, хроническая боль | Ограниченные — поддержка, реабилитация, профилактика осложнений |
В Московском Центре Остеопатии мы сопровождаем пациента на всех этапах. Наши специалисты умеют определять, на какой стадии находится процесс, и подбирать соответствующие методы — от деликатной краниосакральной остеопатии до подбора индивидуальных ортопедических стелек.
Чем раньше вы обратитесь — тем выше шанс избежать серьёзных последствий.
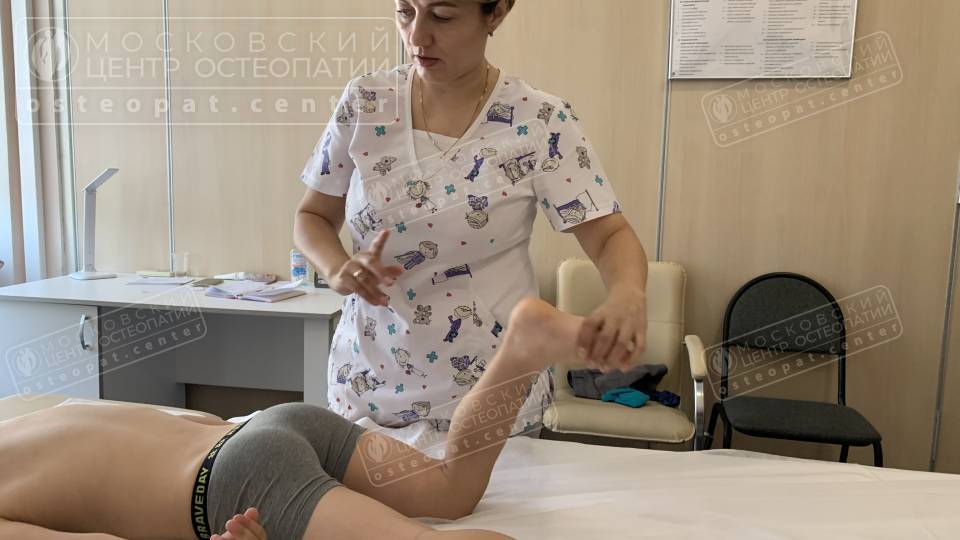
Последствия, если не лечить
Игнорирование вальгусной деформации стопы — одна из самых распространённых ошибок, особенно у родителей маленьких детей и взрослых, которые считают «шишку на пальце» или усталость ног «нормой для возраста». Однако без своевременной коррекции даже лёгкий вальгус может привести к стойким функциональным нарушениям, болям в суставах и серьёзным осложнениям, затрагивающим весь опорно-двигательный аппарат.
Первое и наиболее очевидное последствие — прогрессирование плоскостопия. При вальгусе продольный свод стопы постепенно опускается, связки растягиваются, мышцы теряют тонус. Со временем стопа полностью теряет амортизирующую функцию, что приводит к повышенной нагрузке на колени, тазобедренные суставы и позвоночник. У детей это мешает нормальному развитию координации, у взрослых — вызывает хронические боли.
Ещё одно частое осложнение — развитие hallux valgus (шишки на большом пальце). Если не устранить первопричину заваливания стопы, большой палец продолжает смещаться внутрь, формируется костный нарост, который болит, воспаляется и мешает носить обычную обувь. Без лечения он прогрессирует: палец перекрещивается со вторым, появляются контрактуры, развивается артроз плюснефалангового сустава.
Не менее важны нарушения походки и осанки. Из-за неравномерного распределения нагрузки пациент начинает хромать, чтобы уменьшить дискомфорт. Хромота провоцирует:
- Перекос таза
- Нарушение положения коленных суставов (вальгусная или варусная деформация)
- Компенсаторный лордоз или сколиоз
- Напряжение в пояснице и шее
Эта цепочка компенсаций может привести к остеохондрозу, грыжам межпозвонковых дисков и головным болям.
У детей последствия особенно значимы. В период активного роста и формирования скелета вальгусная деформация влияет на развитие всего тела:
- Нарушается координация движений
- Появляются трудности с бегом, прыжками, катанием на велосипеде
- Формируется неправильная осанка
- Снижается физическая активность, что влияет на общее здоровье
Без коррекции эти изменения закрепляются и становятся хроническими уже во взрослом возрасте.
Особую роль играют неврологические и сосудистые нарушения. При длительном давлении на внутренний край стопы сдавливаются нервы и кровеносные сосуды. Это может вызывать:
- Онемение пальцев ног
- Покалывание, «мурашки»
- Повышенную потливость
- Холодные стопы
- Замедленное заживление ран
Такие симптомы особенно опасны у пациентов с сахарным диабетом, но могут встречаться и у здоровых людей при запущенной деформации.
У взрослых высок риск развития артрозов:
- Гонартроз — из-за постоянного перекоса коленного сустава
- Коксартроз — при нарушении биомеханики тазобедренного сустава
- Артроз голеностопа — из-за избыточной подвижности или, наоборот, фиксации сустава
Эти заболевания требуют длительного лечения, а в тяжёлых случаях — эндопротезирования.
Не стоит забывать и о психоэмоциональных последствиях. У детей — снижение уверенности в себе, избегание физической активности, замкнутость. У взрослых — дискомфорт при выборе обуви, стеснение из-за внешнего вида стоп, ограничение социальной активности.
В Московском Центре Остеопатии мы часто видим пациентов, приходящих с уже выраженной деформацией, когда консервативные методы не могут полностью восстановить анатомию. Но даже в таких случаях мы помогаем:
- Снять напряжение в мышцах и фасциях
- Улучшить кровообращение
- Уменьшить боль
- Подготовить организм к реабилитации после возможной операции
Однако лучший результат — профилактика и ранняя коррекция. Чем раньше начать работу с телом, тем выше шанс избежать осложнений.

Виды диагностики вальгусной деформации стопы
Точный диагноз — основа эффективного лечения вальгусной деформации стопы. Однако поставить его только по внешнему виду стопы или жалобе на усталость ног невозможно. Диагностика должна быть комплексной, охватывающей не только состояние самой стопы, но и биомеханику всего тела. В Московском Центре Остеопатии мы сочетаем современные инструментальные методы с глубокой функциональной оценкой, чтобы понять не только что деформировано, но и почему это произошло.
Клинический осмотр и анализ походки
Первый этап — визуальный осмотр и наблюдение за походкой. Врач оценивает:
- Положение пятки и переднего отдела стопы
- Высоту продольного и поперечного сводов
- Симметрию таза и положение коленных суставов
- Амплитуду движений в голеностопном и тазобедренном суставах
Особое внимание уделяется анализу походки. Мы записываем пациента на видео при ходьбе (в обуви и босиком), чтобы детально изучить:
- Как стопа касается пола (сначала пятка, потом носок)
- Есть ли заваливание внутрь (pronation)
- Наличие хромоты, перекоса таза, чрезмерного раскачивания
У детей мы также оцениваем развитие моторных навыков: умеет ли ребёнок прыгать на одной ноге, стоять на цыпочках, ходить по линии.
Пальпаторная и остеопатическая диагностика
Один из самых важных методов в нашем центре. Опытный остеопат с чувствительными руками может определить:
- Где находится напряжение в мышцах (задняя большеберцовая, малоберцовые, икроножная)
- Есть ли блокировки в подтаранном, плюснефаланговом или тазобедренных суставах
- Нарушена ли подвижность крестца, костей таза или позвоночника
- Есть ли дисфункция диафрагмы, тазового дна или внутренних органов, влияющих на тонус мышц ног
Этот подход позволяет выявить скрытые причины вальгуса, которые не видны на рентгене. Например, у ребёнка может быть напряжение в мышцах таза из-за родовой травмы, а у взрослого — перекос таза из-за сидячей работы, который провоцирует заваливание стопы.
Инструментальные методы исследования
Для подтверждения диагноза и оценки степени деформации могут потребоваться следующие обследования:
| Метод | Что показывает | Когда назначается |
| Рентген стопы в трёх проекциях | Углы между костями, степень смещения, наличие остеофитов | При подозрении на hallux valgus, плоскостопие, травмы |
| Плантография (статическая и динамическая) | Распределение давления на стопу при стоянии и ходьбе | Для подбора индивидуальных стелек |
| Сканирование стопы (3D-лазер или платформа давления) | Точная форма стопы, объём данных для моделирования стелек | Перед изготовлением ортопедических изделий |
| МРТ стопы | Состояние связок, сухожилий, хрящей | При подозрении на повреждение мягких тканей |
| УЗИ суставов и сухожилий | Воспаление, разрывы, утолщения | При боли, отёке, подозрении на тендинит |
Плантография и сканирование особенно важны для подбора индивидуальных ортопедических стелек, которые помогают выровнять биомеханику и снизить нагрузку на стопу.
Дифференциальная диагностика
Вальгусную деформацию важно отличать от других состояний:
- Физиологический вальгус у детей до 3 лет — временный этап развития, не требующий лечения.
- Варусная деформация — противоположное отклонение, при котором стопа заваливается кнутри.
- Паралитическое плоскостопие — связано с неврологическими заболеваниями (ДЦП, полиомиелит).
- Травматические изменения — последствия переломов, вывихов.
Правильная диагностика позволяет выбрать безопасный и эффективный путь коррекции.
Комплексный подход в Московском Центре Остеопатии
Мы не ограничиваемся одним методом. Наши специалисты проводят многоуровневую оценку:
- Анализируют анамнез: были ли родовые травмы, операции, хронические заболевания
- Проверяют работу внутренних органов через висцеральную остеопатию
- Оценивают влияние стресса и дыхания на состояние мышц
- Изучают историю физической активности и образ жизни
Такой подход позволяет не просто поставить диагноз, а понять механизм заболевания и разработать индивидуальный план восстановления.
Консультация наших специалистов поможет поставить правильный диагноз.
Методы лечения вальгуса
Лечение вальгусной деформации стопы должно быть комплексным, индивидуальным и направленным на устранение не только внешних проявлений, но и первопричин дисфункции. В Московском Центре Остеопатии мы не ограничиваемся выпиской стандартных стелек или рекомендацией «носить удобную обувь». Наша цель — восстановить нормальную биомеханику тела, снять напряжение, улучшить подвижность суставов и помочь организму естественным образом замедлить прогрессирование деформации.
Остеопатия — основа коррекции
Остеопатия при вальгусе — это не просто массаж или «разминка» стопы. Это точная, деликатная работа с глубокими структурами, направленная на восстановление подвижности суставов, снятие напряжения в мышцах и фасциях и устранение системных дисбалансов.
Как помогает остеопатия:
- Восстанавливает подвижность подтаранного сустава — мягкие техники устраняют блокировки, позволяя стопе принимать правильное положение.
- Снимает напряжение в мышцах голени и стопы — особенно в задней большеберцовой, малоберцовых и сгибателях пальцев.
- Работает с первопричинами: перекос таза, дисфункция крестцово-подвздошного сочленения, напряжение диафрагмы, последствия родовой травмы.
- Улучшает кровообращение и лимфоотток — что важно для регенерации тканей и снижения отёка.
- Нормализует проводимость нервов, иннервирующих стопу.
Применяемые техники:
- Структуральная остеопатия — работа с костями, суставами, мышцами и связками стопы, голени, таза и позвоночника.
- Висцеральная остеопатия — коррекция внутренних органов (например, сигмовидной кишки, мочевого пузыря), чьи дисфункции могут усиливать напряжение в тазовом поясе.
- Краниосакральная остеопатия — мягкие воздействия на мозговые оболочки и кости черепа, способствующие восстановлению ритма цереброспинальной жидкости и снижению общего напряжения.
- Биодинамическая остеопатия — работа с внутренними ритмами тела, направленная на активацию саморегуляции.
Особое внимание уделяется детям: остеопатия помогает скорректировать вальгус на этапе формирования скелета, когда изменения ещё обратимы.
Подбор индивидуальных ортопедических стелек
Одна из ключевых мер — коррекция биомеханики стопы с помощью индивидуальных стелек. Мы не используем стандартные изделия. В нашем центре проводится:
- Лазерное сканирование стопы
- Динамическая плантография (оценка давления при ходьбе)
- Моделирование стелек под анатомические особенности пациента
Индивидуальные стельки помогают:
- Выровнять положение стопы
- Снизить нагрузку на внутренний край
- Улучшить распределение веса тела
- Предотвратить дальнейшее развитие hallux valgus и плоскостопия
Это особенно важно для детей, спортсменов и людей с высокой физической нагрузкой.

Миофасциальный массаж
Глубокое расслабление мышц и фасций играет ключевую роль. Специалист работает с:
- Задней большеберцовой мышцей (основной стабилизатор свода)
- Малоберцовыми мышцами
- Икроножной и камбаловидной мышцами
- Фасциями стопы (в том числе подошвенным апоневрозом)
Цель — снять триггерные точки, улучшить микроциркуляцию, устранить застой лимфы. Процедуры проводятся мягко, без боли, с учётом чувствительности пациента.
Двигательная терапия
После снятия острого периода пациенту показаны упражнения:
- Для укрепления слабых групп мышц (особенно глубоких мышц стопы)
- Для восстановления координации движений
- Для улучшения стабильности при ходьбе
Наши специалисты обучают простым, но эффективным упражнениям, которые можно выполнять дома:
- Хождение босиком по неровной поверхности
- Собирание пальцами ног мелких предметов
- Удержание полотенца подошвой
- Баланс на одной ноге
Такие упражнения особенно важны для профилактики рецидивов.
Рефлексотерапия и рефлекторная гимнастика
- Рефлексотерапия (включая акупунктуру) стимулирует нервную систему, улучшает проводимость импульсов и способствует восстановлению контроля над мышцами стопы.
- Рефлекторная гимнастика — специально подобранные упражнения, активирующие проприоцепцию и помогающие «перезагрузить» моторные программы мозга.
Эти методы особенно эффективны при хроническом вальгусе и нарушениях осанки.
Медикаментозная терапия (по назначению врача)
При выраженных воспалении и боли врач может назначить:
- НПВС (для снятия боли и воспаления)
- Миорелаксанты (если есть сильный мышечный спазм)
- Витамины группы B (для поддержки нервной ткани)
Однако лекарства не решают проблему биомеханики. Их применение должно быть кратковременным и сочетаться с немедикаментозными методами.
Физиотерапия
- Лазерная терапия
- Магнитотерапия
- Ультразвук
Могут использоваться как вспомогательные методы, но не заменяют работу с подвижностью тканей и нервной регуляцией.
Хирургическое лечение
Показано при:
- Тяжёлом hallux valgus с выраженной деформацией
- Полной потере подвижности суставов
- Сильной боли, не поддающейся консервативному лечению
После операции обязательна реабилитация, в которую обязательно включают остеопатию, миофасциальный массаж и двигательную терапию.
| Метод | Цель | Безопасность | Эффективность | Долгосрочный эффект |
| Остеопатия | Восстановление подвижности, снятие напряжения | Очень высокая | Высокая | Да — при системном подходе |
| Ортопедические стельки | Коррекция биомеханики стопы | Очень высокая | Высокая | Да — системный эффект |
| Миофасциальный массаж | Расслабление мышц, улучшение кровотока | Очень высокая | Высокая | Да |
| Двигательная терапия | Укрепление мышц, восстановление координации | Очень высокая | Высокая | Да |
| Рефлексотерапия | Нормализация нервной проводимости | Очень высокая | Средняя–высокая | Да |
| Медикаменты | Снятие боли и воспаления | Средняя (риск побочных эффектов) | Быстрый эффект | Нет |
| Физиотерапия | Улучшение микроциркуляции | Высокая | Средняя | Ограниченный |
В Московском Центре Остеопатии мы строим индивидуальную программу, сочетающую остеопатию, стельки, массаж и терапию. Наши специалисты со средним стажем 15 лет помогают пациентам вернуть правильную походку, снять боль и избежать операции.
Лечение вальгуса — это процесс, требующий терпения и системного подхода. И мы готовы пройти этот путь вместе с вами.
Наши специалисты проведут обследование и назначат оптимальное лечение.
Профилактика
Вальгусная деформация стопы, как и многие нарушения опорно-двигательного аппарата, проще предотвратить, чем лечить. Особенно это важно для детей — в возрасте от 1 до 6 лет формируется свод стопы, и любые внешние или внутренние факторы могут повлиять на этот процесс. В Московском Центре Остеопатии мы считаем, что профилактика — это не просто «носить правильную обувь», а системная забота о биомеханике тела с первых лет жизни.
Ранняя диагностика у детей
Один из самых эффективных способов профилактики — регулярный осмотр у специалиста. Уже с 2–3 лет можно проводить оценку походки, положения стоп и симметрии таза. Если врач замечает начальные признаки заваливания стопы, можно начать коррекцию на этапе, когда изменения ещё обратимы.
Мы рекомендуем родителям обращать внимание на:
- Как ребёнок ходит: ставит ли ноги широко, спотыкается, жалуется на усталость
- Носки быстро ли изнашиваются с внутренней стороны
- Может ли ребёнок прыгать на одной ноге, стоять на цыпочках, ходить по линии
При наличии тревожных признаков — записывайтесь на консультацию. Чем раньше начать работу, тем выше шанс сформировать устойчивую, правильно функционирующую стопу.
Правильная обувь
Обувь играет ключевую роль в формировании стопы.
У детей она должна быть:
- С жёстким задником (для фиксации пятки)
- С небольшим каблуком (не более 1–1,5 см)
- Из натуральных материалов
- По размеру (с запасом не более 1 см)
У взрослых важно избегать:
- Высоких каблуков
- Узких носков
- Обуви без амортизации
Но даже самая хорошая обувь не компенсирует биомеханические нарушения. Поэтому важно сочетать её с другими мерами.
Подбор индивидуальных ортопедических стелек
Даже у здоровых людей может быть перекос стопы, который со временем приводит к вальгусу. Индивидуальные стельки помогают:
- Выровнять положение стопы
- Снизить нагрузку на внутренний край
- Предотвратить развитие плоскостопия и hallux valgus
В нашем центре мы используем 3D-сканирование и динамическую плантографию, чтобы создать стельки, идеально соответствующие анатомии пациента.

Физическая активность
Регулярные движения — лучшая «тренировка» для стопы. Полезны:
- Ходьба босиком по песку, траве, гальке
- Плавание
- Йога и пилатес
- Простые упражнения: собирание пальцами ног мелких предметов, хождение на пятках и носках
У детей — подвижные игры, прыжки, катание на велосипеде.
Контроль осанки и походки
Нарушение осанки — частая причина вальгуса. Перекос таза, круглая спина, смещение головы вперёд — всё это влияет на распределение нагрузки. Мы рекомендуем:
- Использовать эргономичную мебель
- Делать перерывы каждые 30–40 минут при работе за компьютером
- Проходить анализ походки раз в год
Такой подход особенно важен для офисных работников, водителей, учителей.
Профилактические курсы остеопатии
Один из самых действенных способов предотвратить вальгус — регулярная работа с телом. Мы рекомендуем проходить профилактические курсы остеопатии 1–2 раза в год, особенно:
- После родов (у мам) или родовых травм (у детей)
- При высокой физической нагрузке
- Людям старше 40 лет
- Тем, кто много стоит или ходит
Остеопатия помогает:
- Снять накопленные напряжения
- Восстановить подвижность суставов
- Улучшить кровообращение и лимфоотток
- Выявить дисфункции на доклинической стадии
Работа с напряжением и стрессом
Хроническое напряжение повышает тонус мышц, включая глубокие мышцы голени и стопы. Это создаёт постоянное давление на свод и способствует его опущению. Методы снижения стресса:
- Диафрагмальное дыхание
- Медитация, йога
- Регулярные сеансы миофасциального массажа или остеопатии
В Московском Центре Остеопатии профилактика — это часть нашей философии. Мы помогаем пациентам не просто «вылечиться», а научиться жить в гармонии со своим телом. Наши специалисты подскажут какие привычки, упражнения и коррекции подойдут именно вам.

Ответы на частые вопросы
Да, особенно на ранних и средних стадиях. При функциональном или начальном вальгусе консервативное лечение даёт отличные результаты. Остеопатия, миофасциальный массаж, двигательная терапия и индивидуальные ортопедические стельки позволяют:
- Восстановить подвижность суставов
- Укрепить мышцы стопы
- Замедлить прогрессирование деформации
- Улучшить походку и осанку
Операция показана только при тяжёлом hallux valgus, фиксированной деформации или сильной боли, не поддающейся коррекции.
Да, особенно если причина связана не только с самой стопой, но и с напряжением в мышцах голени, перекосом таза, дисфункцией крестца или последствиями родовой травмы. Остеопатия позволяет:
- Устранить блокировки в подтаранном суставе
- Снять спазм в задней большеберцовой и других мышцах
- Работать с первопричинами, а не только с симптомами
Наши пациенты отмечают улучшение уже после 2–3 сеансов: стопа становится устойчивее, боль уменьшается, походка — ровнее.
Нет. Все техники в нашем центре — мягкие, щадящие, без «хруста» или резких движений. Мы работаем с телом как с живой системой, учитывая чувствительность пациента. Некоторые ощущают лёгкое тепло, расслабление или усталость после сеанса — это нормальная реакция организма на перестройку.
Особенно деликатно мы работаем с детьми и пожилыми пациентами.
Зависит от стадии и возраста:
- У детей (2–6 лет): 4–6 сеансов с интервалом 7–10 дней
- У взрослых (начальная стадия): 5–8 сеансов, иногда с повторным курсом через 3–6 месяцев
- При выраженной деформации: требуется более длительная работа — до 10–12 сеансов
После основного курса мы рекомендуем профилактические визиты 1–2 раза в год.
Да, особенно если есть плоскостопие, перекос стопы или различная длина ног. Индивидуальные стельки помогают выровнять биомеханику, снизить нагрузку на внутренний край стопы и предотвратить рецидивы.
Мы проводим сканирование стопы и моделируем стельки под каждого пациента.
Обращайтесь, если:
- У ребёнка после 4 лет стопы продолжают заваливаться внутрь
- Есть боль в стопах, голенях, коленях
- Быстро изнашивается обувь с внутренней стороны
- Появилась шишка на большом пальце
- Ребёнок жалуется на усталость после прогулки
Чем раньше начать коррекцию — тем выше шанс избежать осложнений.
Да, но с ограничениями. Полезны:
- Ходьба
- Плавание
- Йога
- Лёгкий бег (в правильной обуви)
Нужно избегать:
- Тяжёлых прыжков
- Бега по твёрдой поверхности
- Спорта с резкими поворотами корпуса
Лучше — проконсультироваться с врачом перед началом тренировок.
- Вальгус — это заваливание стопы внутрь, смещение пятки кнаружи.
- Плоскостопие — это опущение продольного свода.
Эти состояния часто сочетаются: вальгус приводит к плоскостопию, а плоскостопие усиливает вальгус. Поэтому лечить их нужно комплексно.
Да, особенно индивидуальные. Они не вызывают привыкания, а наоборот — помогают формировать правильный паттерн ходьбы. Детям и взрослым с вальгусом стельки рекомендованы для постоянного ношения в повседневной обуви.
Абсолютно да — и мы настоятельно рекомендуем! Особенно:
- После родов
- После травм ног
- Для контроля развития стопы у детей
- Людям старше 40 лет
Профилактические визиты к остеопату помогают выявить дисфункции на доклинической стадии и предотвратить развитие вальгуса.