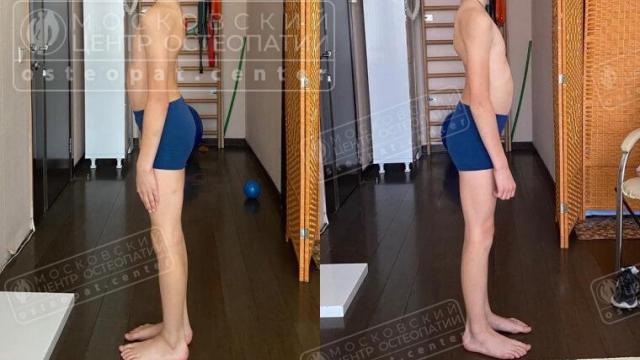
Облегчаем и улучшаем состояние за 1-3 сеанса!
Что такое шейный спондилез
Шейный спондилез — это дегенеративно-дистрофическое заболевание шейного отдела позвоночника, при котором происходит износ межпозвонковых дисков и постепенное разрастание костной ткани в виде остеофитов (костных наростов). Это естественный процесс старения, но при определённых условиях он может начаться уже в 30–40 лет и протекать с выраженной симптоматикой.
Хотя спондилез часто считают «нормой для возраста», он не должен оставаться без внимания. Даже на ранних стадиях он может вызывать хронические боли, ограничение подвижности, головокружения и другие нарушения, снижающие качество жизни.
В Московском Центре Остеопатии мы регулярно сталкиваемся с пациентами, которые долгое время игнорировали первые признаки шейного спондилеза, принимая их за обычную усталость или стресс. Между тем, своевременное выявление и правильный подход к лечению позволяют не только снять симптомы, но и замедлить прогрессирование заболевания.
Шейный спондилез — не приговор. Своевременная диагностика, щадящие методы коррекции и комплексный подход помогают многим пациентам вернуть подвижность шеи, избавиться от боли и головокружений без операций и сильнодействующих препаратов.
Важно понимать, что шейный отдел — один из самых уязвимых и функционально значимых участков позвоночника. Он отвечает за поддержание головы, обеспечивает подвижность шеи и защищает спинной мозг и важные сосуды, питающие мозг. Любые изменения в этом отделе могут оказать системное влияние на всё тело.
Поэтому при первых признаках дискомфорта в шее, хрусте при поворотах головы или головных болях важно обратиться к специалисту. В нашем центре мы не просто ставим диагноз — мы изучаем причину дисбаланса, который привёл к дегенерации, и работаем с телом как с единым целым.
Анатомия шейного отдела позвоночника и его функции
Шейный отдел позвоночника — это самая подвижная и одновременно самая уязвимая часть позвоночного столба. Он состоит из семи позвонков (C1–C7), каждый из которых имеет особое строение и выполняет свою функцию. Несмотря на небольшое количество костей, шейный отдел отвечает за множество жизненно важных процессов.
Основные анатомические структуры
- Позвонки (C1–C7): первый позвонок (атлант, C1) соединяется с черепом и отвечает за кивательные движения головы. Второй (аксис, C2) — за повороты. Остальные позвонки обеспечивают плавность и амплитуду движений.
- Межпозвонковые диски расположены между телами позвонков. Выполняют роль амортизаторов, поглощая нагрузку при движениях. Состоят из пульпозного ядра и фиброзного кольца.
- Фасеточные суставы (дуговые) – парные суставы, расположенные сзади, регулируют направление и амплитуду движений.
- Спинной мозг и нервные корешки проходят через позвоночный канал. От шейного отдела отходят 8 пар спинномозговых нервов (C1–C8), иннервирующих мышцы шеи, плеч, рук, диафрагму и кожу головы.
- Позвоночные артерии пролегают через отверстия в поперечных отростках позвонков. Отвечают за кровоснабжение ствола головного мозга, мозжечка и затылочных долей. Любое сужение или компрессия этих артерий может привести к головокружениям, шуму в ушах и нарушениям координации.
Основные функции шейного отдела
| Функция | Описание |
|---|---|
| Опорная | Удерживает голову, которая в среднем весит 4–5 кг |
| Подвижная | Обеспечивает повороты, наклоны и запрокидывание головы |
| Защитная | Сохраняет целостность спинного мозга и нервных корешков |
| Сосудистая | Через шейный отдел проходят магистральные артерии, питающие мозг |
| Нервная | Является «проводником» нервных импульсов между мозгом и телом |
Из-за высокой подвижности шейный отдел особенно подвержен износу. Ежедневно он испытывает значительные нагрузки: при наклоне головы вперёд центр тяжести смещается, и нагрузка на шейные диски может увеличиваться в 5–6 раз. Это одна из главных причин раннего развития спондилеза у людей, ведущих малоподвижный образ жизни или долго сидящих за компьютером.
В Московском Центре Остеопатии мы уделяем особое внимание анатомическим и биомеханическим особенностям шейного отдела. Наши специалисты умеют «прочитать» тело пациента: определить, какой позвонок находится в дисфункции, где возникло напряжение в мышцах или фасциях, и как это влияет на общее состояние организма.
Понимание анатомии — основа эффективного лечения. Мы не просто устраняем боль, а восстанавливаем нормальную биомеханику шейного отдела, чтобы замедлить дегенеративные процессы и предотвратить дальнейшее разрушение.

Виды шейного спондилеза
Шейный спондилез — не единое заболевание, а целый спектр изменений, которые могут проявляться по-разному в зависимости от локализации, характера поражения и сопутствующих нарушений. В клинической практике выделяют несколько форм шейного спондилеза, каждая из которых требует особого подхода к диагностике и лечению.
Основные виды
| Вид | Локализация | Особенности |
|---|---|---|
| Дорсальный | Задняя поверхность тел позвонков | Остеофиты растут в сторону спинного мозга. Могут вызывать компрессию нервных структур, приводя к болям, онемению рук, нарушению координации. |
| Вентральный | Передняя поверхность позвонков | Наросты направлены вперёд, в сторону пищевода и трахеи. Реже вызывают симптомы, но при значительном разрастании могут вызывать ощущение «кома в горле» или затруднённое глотание. |
| Латеральный | Боковые поверхности позвонков | Остеофиты формируются в области межпозвонковых отверстий (фораминальных зон), где выходят нервные корешки. Часто приводят к радикулопатии — боли, «стреляющей» в плечо, руку, пальцы. |
| Спондилёз дугоотростчатых суставов | Фасеточные (дуговые) суставы | Сопровождается хрустом при поворотах головы, ограничением подвижности, локальной болью. Часто путают с остеохондрозом. |
| Смешанный | Несколько зон одновременно | Наиболее распространённая форма. Характеризуется множественными остеофитами и сочетанием симптомов. |
Кроме анатомической классификации, шейный спондилез также разделяют по степени выраженности и наличию осложнений:
- Без клинической симптоматики — изменения видны на рентгене или МРТ, но пациент не испытывает боли или дискомфорта.
- С болевым синдромом — постоянная или периодическая боль в шее, усиливающаяся при движениях.
- С неврологическими нарушениями — онемение, слабость в руках, головокружения, скачки давления.
- С сосудистыми проявлениями — связано с компрессией позвоночных артерий (шейная мигрень, шум в ушах, потемнение в глазах).
Важно понимать, что форма и локализация спондилеза напрямую влияют на выбор метода лечения. Например, при дорсальном спондилезе с риском сдавления спинного мозга требуется особенно бережный подход, в то время как при вентральном — основная задача — контроль симптомов и профилактика прогрессирования.
В Московском Центре Остеопатии мы не ограничиваемся общей диагностикой. Наши специалисты проводят детальную пальпаторную оценку, определяя, какой именно участок позвоночника утратил подвижность, где возникли напряжения в связках, мышцах и фасциях. Это позволяет выявить первопричину дисфункции, а не только следствие в виде остеофитов.
Особое внимание мы уделяем пациентам с латеральным и смешанным спондилезом — часто они приходят с жалобами на «прострелы» в руку, которые традиционно лечат как радикулит. Однако, с точки зрения остеопатии, такие симптомы могут быть связаны не только с компрессией нерва, но и с напряжением мышц шеи, грудного отдела или даже диафрагмы.

Причины спондилеза
Шейный спондилез — это не внезапное заболевание, а результат длительных биомеханических нарушений, избыточных нагрузок и возрастных изменений. Хотя процесс дегенерации естественен, его раннее начало и быстрое прогрессирование чаще всего связаны с внешними и внутренними факторами, которые можно и нужно корректировать.
Основные причины
- Возрастные изменения, когда с годами межпозвонковые диски теряют влагу, становятся менее упругими, уменьшаются в высоте. Это приводит к увеличению нагрузки на суставы и как реакция — к образованию остеофитов.
- Длительное пребывание в неудобной позе, особенно у офисных работников, водителей, программистов. Постоянный наклон головы вперёд (например, при работе за ноутбуком или просмотре смартфона) создаёт колоссальную нагрузку на шейный отдел — до 20–25 кг эффективного веса при запрокинутой голове.
- Травмы шеи, например перенесённые ДТП (особенно хлыстовые травмы), падения, удары могут нарушить биомеханику позвонков. Даже если боль прошла, дисфункция может сохраняться годами, постепенно провоцируя дегенерацию.
- Остеохондроз (дегенерация дисков) — частый предшественник спондилеза. При остеохондрозе фиброзное кольцо истончается, что приводит к нестабильности сегмента и компенсаторному разрастанию костной ткани.
- Нарушение осанки, сколиоз и другие искривления позвоночника перераспределяют нагрузку. Шейный отдел часто «перегружается» при нарушениях в грудном или поясничном отделах, что ускоряет износ.
- Гиподинамия и слабость мышечного корсета, когда слабые глубокие мышцы шеи и спины не могут стабилизировать позвонки, что увеличивает трение и износ суставов.
- Метаболические нарушения, недостаток кальция, витаминов группы B, D, нарушения кровообращения и обмена веществ снижают регенерацию тканей.
- Хронический стресс, повышенный тонус мышц шеи и плеч (особенно грудино-ключично-сосцевидной, трапециевидной) создаёт постоянное напряжение, ограничивает подвижность и ускоряет дегенерацию.
- Наследственная предрасположенность: у некоторых людей соединительная ткань изначально менее устойчива к нагрузкам, что повышает риск раннего спондилеза.
- Избыточный вес увеличивает нагрузку на весь позвоночник, включая шейный отдел.
Почему спондилез появляется раньше, чем ожидалось
Многие пациенты удивляются: «Мне всего 35, а уже спондилез!» На самом деле, это всё чаще становится нормой. Современный образ жизни — сидячая работа, постоянное напряжение, малоподвижность — провоцирует преждевременное старение позвоночника.
В Московском Центре Остеопатии мы часто видим, что у пациентов с шейным спондилезом есть скрытые причины, которые не видны на рентгене. Например:
- Дисфункция крестцово-подвздошного сочленения, из-за которой тело компенсаторно напрягает шею.
- Нарушение подвижности рёбер, влияющее на положение плечевого пояса и шеи.
- Хроническое напряжение диафрагмы, связанное со стрессом и дыханием ртом.
Остеопатия позволяет выявить эти первопричины, а не просто констатировать факт дегенерации. Мы работаем с телом как с единым механизмом: если один элемент «заклинил», другие начинают работать с перегрузкой.
Поэтому лечение в нашем центре начинается не с симптомов, а с анализа биомеханического дисбаланса, который привёл к износу шейного отдела.
Оптимальным решением при появлении боли – сразу обратиться к опытному специалисту.
Симптомы
Шейный спондилез может долгое время протекать бессимптомно — изменения видны на рентгене или МРТ, но пациент не испытывает дискомфорта. Однако по мере прогрессирования заболевания появляются характерные признаки, которые нельзя игнорировать.
Симптомы шейного спондилеза зависят от локализации остеофитов, степени сдавления нервных корешков или сосудов, а также от индивидуальных особенностей организма. У одних пациентов основная жалоба — боль в шее, у других — головокружения или онемение пальцев.
Основные симптомы
- Боль в шее (шейная цервикалгия): тупая, ноющая или острая боль, усиливающаяся при поворотах, наклонах головы или длительном пребывании в одной позе. Может иррадиировать в плечо, лопатку, руку.
- Ограничение подвижности: пациенты отмечают, что «не могу повернуть голову», «шее тяжело держать вес головы», «хруст при движениях».
- Головные боли (цервикогенная головная боль), которая начинается в затылке, поднимается к виску или лбу. Часто путают с мигренью, но отличается тем, что провоцируется движениями шеи и снимается при расслаблении мышц.
- Головокружения возникают при резких поворотах головы, связаны с компрессией позвоночных артерий, которые проходят через шейные позвонки и питают мозжечок и ствол мозга.
- Шум в ушах (тиннитус): постоянный звон, жужжание или шипение в ушах, особенно по утрам или после долгого сидения.
- Онемение и покалывание в руках, чаще — в пальцах (особенно в мизинце, безымянном и среднем), предплечье, тыльной стороне кисти. Возникает при сдавлении нервных корешков (радикулопатия).
- Слабость в руках, когда пациенты жалуются, что «руки стали вялыми», «не могу удержать чашку», «пальцы плохо слушаются».
- Повышенное артериальное давление, когда при нарушении кровотока в позвоночных артериях может возникать нейрогенная гипертензия, не поддающаяся обычным гипотензивным препаратам.
- Нарушения зрения и координации: потемнение в глазах, двоение, неустойчивость при ходьбе — признаки нарушения кровоснабжения мозга.
- Ощущение «кома в горле», который возникает при вентральном спондилёзе, когда остеофиты давят на пищевод или трахею. Пациенты описывают это как «что-то мешает при глотании».
Как проявляется спондилез у разных пациентов
| Группа пациентов | Характерные симптомы |
|---|---|
| Офисные работники | Головные боли, напряжение в шее, онемение пальцев, усталость к вечеру |
| Водители | Хруст в шее, головокружения после долгой поездки, боль при повороте головы |
| Беременные женщины | Усиление боли в шее из-за перераспределения центра тяжести, головокружения |
| Спортсмены | Ограничение подвижности, боль после тренировок, компенсаторные напряжения |
| Пожилые пациенты | Хроническая боль, слабость в руках, нарушения равновесия |
Не все симптомы должны присутствовать одновременно. Даже один признак — например, постоянный хруст в шее или утренний шум в ушах — может быть сигналом о начавшихся дегенеративных изменениях.
В Московском Центре Остеопатии мы обращаем внимание на «тихие» симптомы, которые пациенты часто игнорируют: лёгкое головокружение, напряжение в затылке, скованность по утрам. Наши специалисты умеют распознавать ранние признаки спондилеза и отличать их от других состояний — например, стрессовых головных болей или вегето-сосудистой дистонии.
Мы не просто устраняем боль — мы восстанавливаем нормальную подвижность позвонков, снижаем напряжение в мышцах и фасциях, улучшаем кровоток и помогаем организму естественным образом замедлить дегенерацию.
Если симптомы не проходят длительное время – необходимо срочно посетить остеопата.
Этапы развития заболевания
Шейный спондилез развивается постепенно, проходя через несколько стадий. На каждом этапе происходят определённые структурные и функциональные изменения, которые при правильном подходе можно замедлить или даже остановить. Важно понимать: чем раньше начать коррекцию, тем выше шансы сохранить подвижность шеи и избежать осложнений.
Основные этапы развития
1. Начальная стадия (доклиническая)
Характеристики:
- Первые признаки дегенерации межпозвонковых дисков
- Незначительное уменьшение высоты диска
- Появление микротрещин в фиброзном кольце
- Симптомы отсутствуют или слабо выражены
На этом этапе пациент может не ощущать дискомфорта, но при МРТ или рентгене уже можно увидеть начальные изменения. Иногда отмечаются лёгкая скованность по утрам, напряжение в затылке или лёгкий хруст при поворотах головы — признаки, которые большинство людей списывают на усталость.
Что происходит: организм пытается компенсировать нестабильность сегмента за счёт мышц и связок. Начинается перераспределение нагрузки, что в долгосрочной перспективе ведёт к перенапряжению и дисфункции.
2. Вторая стадия (начальный спондилёз с остеофитами)
Характеристики:
- Формирование мелких остеофитов (костных наростов)
- Более выраженная деформация тел позвонков
- Умеренное сужение межпозвонковых отверстий
- Появление боли в шее, усиливающейся при движениях
На этом этапе пациенты чаще всего обращаются к врачу. Боль может быть ноющей, тупой, локализоваться в затылке, отдавать в плечо или лопатку. Возможны головные боли, ограничение подвижности, хруст при поворотах.
Что происходит: остеофиты формируются как защитная реакция — организм пытается стабилизировать нестабильный сегмент. Однако сами наросты могут начать раздражать нервные корешки или сдавливать сосуды.
3. Третья стадия (выраженный спондилёз с неврологическими проявлениями)
Характеристики:
- Крупные остеофиты, частично срастающиеся между собой
- Значительное сужение позвоночного канала и фораминальных отверстий
- Признаки компрессии нервных корешков или спинного мозга
- Онемение, слабость в руках, головокружения, шум в ушах
На этом этапе развиваются признаки радикулопатии и сосудистых нарушений. Пациенты жалуются, что «руки стали вялыми», «пальцы плохо слушаются», «при повороте головы темнеет в глазах». Возможны нарушения координации и повышение артериального давления.
Что происходит: нервные импульсы передаются хуже, кровоток в позвоночных артериях нарушен. Без лечения возможна стойкая утрата функций.
4. Четвёртая стадия (стабилизация с анкилозом)
Характеристики:
- Обширное разрастание костной ткани
- Полное или частичное сращение позвонков (анкилоз)
- Резкое ограничение подвижности
- Хроническая боль или её исчезновение (из-за полной неподвижности)
На последней стадии движение в поражённом сегменте практически отсутствует. Боль может уменьшиться, так как «заклинивший» сегмент перестаёт двигаться, но это не признак выздоровления — это потеря функции.
Что происходит: организм «жертвует» подвижностью ради стабильности. Однако соседние сегменты начинают испытывать повышенную нагрузку, что провоцирует развитие спондилеза в других отделах.
Сравнение стадий
| Стадия | Рентген/МРТ | Симптомы | Возможности коррекции |
|---|---|---|---|
| 1 | Умеренное сужение диска | Нет или слабые | Высокие — можно остановить развитие |
| 2 | Мелкие остеофиты | Боль, хруст, скованность | Хорошие — снятие симптомов и восстановление подвижности |
| 3 | Крупные остеофиты, сужение отверстий | Онемение, головокружения, слабость | Умеренные — требуется комплексный подход |
| 4 | Анкилоз, сращение позвонков | Ограничение движений, хроническая боль | Ограниченные — улучшение качества жизни, профилактика осложнений |
В Московском Центре Остеопатии мы особенно внимательны к пациентам на 1–2 стадии — именно на этом этапе остеопатия даёт максимальный эффект. Наши специалисты умеют определять доклинические дисфункции, когда изменения ещё обратимы.
Мы не ждём, пока появятся остеофиты — мы работаем с телом, чтобы предотвратить их появление. А при уже сформированном спондилёзе помогаем снять напряжение, улучшить кровоток и замедлить прогрессирование.
Последствия, если не лечить
Игнорирование шейного спондилеза — распространённая ошибка, особенно на ранних стадиях, когда симптомы слабо выражены или отсутствуют вовсе. Многие считают, что «это возрастное», «пройдёт само» или «надо просто терпеть». Однако отсутствие лечения приводит к постепенному ухудшению состояния, а в некоторых случаях — к необратимым последствиям.
Шейный отдел позвоночника — это «проводник» нервных импульсов и магистральный путь кровоснабжения головного мозга. Любые структурные изменения здесь могут оказать системное влияние на весь организм.
Основные последствия при отсутствии лечения:
1. Прогрессирование дегенерации
Без коррекции нагрузок и биомеханики позвоночника процесс разрушения дисков и рост остеофитов продолжается. Это приводит к:
- Увеличению количества и размера костных наростов
- Потере высоты межпозвонковых дисков
- Сращению позвонков (анкилозу)
- Перераспределению нагрузки на соседние сегменты — что провоцирует развитие спондилеза в других отделах
2. Хроническая боль и снижение качества жизни
Боль в шее, головные боли, напряжение в плечах и руках становятся постоянными спутниками. Пациенты вынуждены:
- Ограничить физическую активность
- Менять привычные позы сна и работы
- Часто принимать обезболивающие (что негативно влияет на ЖКТ, печень и почки)
3. Неврологические нарушения
При росте остеофитов и сужении межпозвонковых отверстий происходит компрессия спинномозговых нервов. Это может вызвать:
- Постоянное онемение пальцев рук
- Слабость мышц кистей и предплечий
- Нарушение мелкой моторики (трудности с письмом, застёгиванием пуговиц)
- Даже парезы при длительном сдавлении
4. Нарушения кровообращения в головном мозге
Позвоночные артерии проходят через отверстия в поперечных отростках шейных позвонков. При спондилёзе они могут:
- Сдавливаться остеофитами
- Искривляться из-за смещения позвонков
- Сужаться из-за напряжения мышц
Это приводит к:
- Головокружениям, особенно при поворотах головы
- Шуму в ушах (тиннитусу)
- Потемнению в глазах
- Нарушениям координации
- Развитию церебральной ишемии — хронического недостатка кислорода в мозге
5. Цервикогенная мигрень
Одно из самых изнурительных последствий — головные боли, исходящие из шеи. Они:
- Начинаются в затылке и распространяются на виски и лоб
- Длится часы или дни
- Не снимаются обычными обезболивающими
- Провоцируются движениями шеи
6. Вторичные нарушения осанки
Шейный отдел влияет на положение всего позвоночника. При его дисфункции:
- Голова смещается вперёд
- Плечи опускаются и смещаются внутрь
- Формируется «сидячая» осанка с круглой спиной
- Возникает компенсаторный лордоз в пояснице
Это перераспределяет нагрузку по всему столбу и может привести к грыжам, остеохондрозу и болям в спине.
7. Психоэмоциональные нарушения
Хроническая боль, бессонница, головокружения и ограничение подвижности часто вызывают:
- Раздражительность
- Тревожность
- Апатию
- Депрессивные состояния
8. Потеря трудоспособности
У офисных работников, водителей, врачей, музыкантов и других специалистов, чья работа требует точности движений и концентрации, спондилез может стать причиной:
- Снижения продуктивности
- Ошибок из-за головокружений и усталости
- Вынужденного перерыва в карьере
Почему важно начать лечение сейчас
Многие пациенты приходят в Московский Центр Остеопатии только тогда, когда симптомы становятся невыносимыми. Но чем раньше начать коррекцию, тем больше шансов:
- Остановить прогрессирование
- Вернуть подвижность шейного отдела
- Избежать приёма сильных препаратов
- Предотвратить осложнения
Наши специалисты работают не только с уже сформированными изменениями, но и с предрасполагающими факторами: напряжением мышц, дисфункцией суставов, нарушением кровотока. Мы помогаем телу восстановить баланс — естественным, щадящим способом.
Виды диагностики спондилеза
Точный диагноз — основа эффективного лечения. Шейный спондилез нельзя выявить только по жалобам пациента, как и нельзя игнорировать при отсутствии боли. Диагностика включает комплексный подход: от визуального осмотра и пальпации до современных инструментальных методов.
В Московском Центре Остеопатии мы сочетаем классические медицинские методы с глубокой остеопатической оценкой, чтобы не просто увидеть изменения, а понять их причину.
Основные методы диагностики
1. Консультация врача и сбор анамнеза
Первый этап — беседа с пациентом. Врач уточняет:
- Характер и локализацию боли
- Связь с движениями, работой, сном
- Наличие травм (ДТП, падения)
- Сопутствующие симптомы (головокружения, онемение, шум в ушах)
- Образ жизни, род деятельности, уровень физической активности
Это помогает сформировать первоначальную гипотезу о возможных причинах дисфункции.
2. Физикальный осмотр
Включает:
- Оценку осанки и положения головы
- Анализ амплитуды движений шеи (наклоны, повороты)
- Выявление зон напряжения в мышцах шеи, плеч, верхнего плечевого пояса
- Проверку на наличие хруста, блокировок, болезненности при пальпации
3. Пальпаторная диагностика (остеопатическая оценка)
Один из ключевых методов в нашем центре. Опытный остеопат с чувствительными руками может определить:
- Какой именно позвонок утратил подвижность
- Где возникло напряжение в связках, фасциях, мышцах
- Наличие дисфункции крестца, рёбер, диафрагмы, влияющей на шею
- Состояние подвижности межпозвонковых суставов
Этот метод позволяет выявить биомеханические дисбалансы, которые ещё не видны на рентгене, но уже провоцируют износ.
4. Рентгенография шейного отдела
Наиболее доступный инструментальный метод. Позволяет увидеть:
- Высоту межпозвонковых дисков
- Наличие и локализацию остеофитов
- Деформацию тел позвонков
- Положение позвонков относительно друг друга
Ограничения: рентген не показывает состояние мягких тканей (диски, нервы, сосуды), поэтому его часто дополняют другими методами.
5. Магнитно-резонансная томография (МРТ)
Золотой стандарт диагностики. Позволяет детально оценить:
- Состояние межпозвонковых дисков (протрузии, грыжи)
- Наличие компрессии спинного мозга или нервных корешков
- Изменения в мягких тканях, связках, мышцах
- Состояние позвоночных артерий (при необходимости с ангиографией)
МРТ особенно важна при выраженных неврологических симптомах.
6. Допплерография сосудов шеи (УЗИ с допплером)
Используется для оценки кровотока в позвоночных и сонных артериях. Позволяет выявить:
- Сужение сосудов
- Нарушения скорости кровотока
- Причины головокружений, шума в ушах, потемнения в глазах
7. Электронейромиография (ЭНМГ)
Оценивает проводимость нервных импульсов. Назначается при:
- Онемении, слабости в руках
- Подозрении на компрессию нервных корешков
- Дифференциальной диагностике с другими неврологическими заболеваниями
Сравнение методов диагностики шейного спондилеза
| Метод | Что показывает | Преимущества | Ограничения |
|---|---|---|---|
| Рентген | Костные структуры, остеофиты, положение позвонков | Доступен, дешёв | Не видит мягкие ткани |
| МРТ | Диски, нервы, спинной мозг, сосуды | Высокая детализация | Дороже, не всем подходит (например, при металлических имплантатах) |
| УЗИ с допплером | Состояние кровотока в артериях шеи | Безопасно, информативно при сосудистых симптомах | Зависит от квалификации врача |
| ЭНМГ | Проводимость нервов | Оценивает функцию нервной системы | Может быть дискомфортным |
| Пальпаторная диагностика | Подвижность сегментов, напряжение тканей | Безопасна, позволяет выявить доклинические нарушения | Требует высокой квалификации специалиста |
Почему остеопатическая диагностика — это важно
В отличие от чисто аппаратных методов, остеопатия позволяет увидеть динамику — как двигаются структуры при наклонах, дыхании, нагрузке. Мы не просто фиксируем «что болит», а определяем «почему это болит».
Например, пациент жалуется на боль в шее — но пальпация показывает, что первопричина кроется в дисфункции диафрагмы или напряжении поясничного отдела, которое через цепочку фасций передаётся в шею. Такие связи невозможно увидеть на рентгене, но они напрямую влияют на развитие спондилеза.
В Московском Центре Остеопатии диагностика — это не просто постановка диагноза, а понимание механизма дисфункции. Мы используем все доступные методы, чтобы составить полную картину состояния пациента и разработать индивидуальный план коррекции.
Консультация наших специалистов поможет поставить правильный диагноз.
Методы лечения шейного спондилеза
Лечение шейного спондилеза должно быть комплексным, индивидуальным и направленным не только на симптомы, но и на причины заболевания. Важно понимать: остеофиты — это следствие, а не причина боли. Устранение дискомфорта и замедление дегенерации возможно только при работе со всем телом как с единым механизмом.
В Московском Центре Остеопатии мы предлагаем щадящие, безопасные и эффективные методы, сочетающие современные медицинские подходы с глубокой остеопатической коррекцией. Наша цель — не просто снять боль, а восстановить биомеханику, улучшить кровоток и помочь организму естественным образом замедлить прогрессирование заболевания.
Основные направления лечения
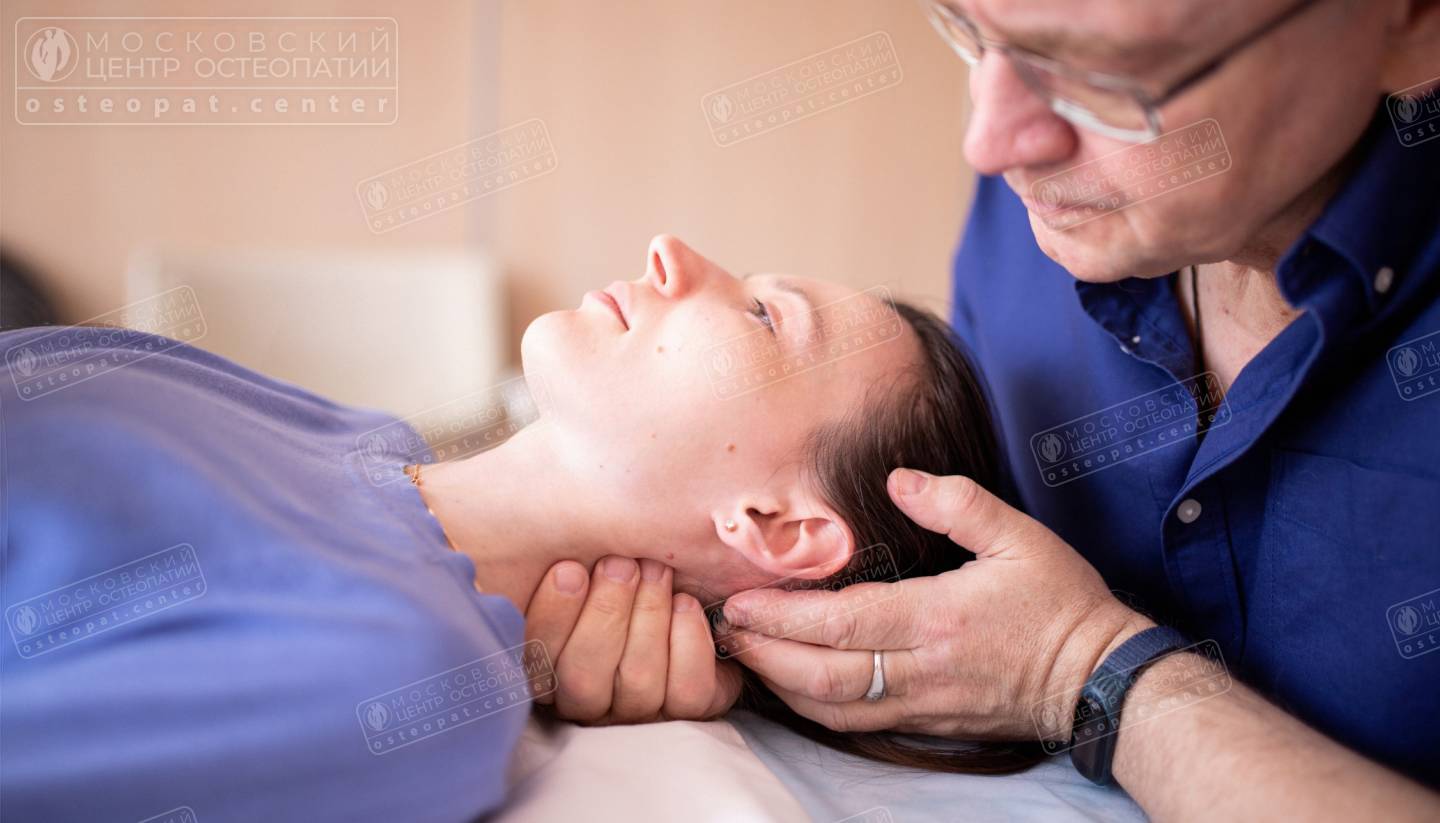
1. Остеопатия — ключевой метод коррекции
Остеопатия при шейном спондилезе — это не просто массаж или «хруст в шее». Это точная, деликатная работа с глубокими структурами тела, направленная на восстановление подвижности и снятие напряжения.
Как помогает остеопатия:
- Устраняет дисфункции позвонков — мягкие техники возвращают подвижность «заклинившим» сегментам
- Снижает напряжение в мышцах и фасциях — особенно в затылке, шее, плечевом поясе
- Улучшает кровообращение — в том числе в позвоночных артериях, что помогает при головокружениях и шуме в ушах
- Нормализует проводимость нервных импульсов — за счёт снятия компрессии на нервные корешки
- Работает с первопричинами — например, с дисфункцией диафрагмы, крестца или рёбер, влияющих на шею
Методы остеопатии, которые мы применяем:
- Структуральная остеопатия — работа с костями, суставами, мышцами
- Висцеральная остеопатия — коррекция внутренних органов, влияющих на тонус мышц шеи (например, щитовидная железа, пищевод)
- Краниосакральная остеопатия — мягкие техники для снятия напряжения в мозговых оболочках и затылочных костях
- Биодинамическая остеопатия — работа с ритмами тела для восстановления саморегуляции
Преимущества остеопатии:
- Безболезненна и безопасна даже при выраженном спондилёзе
- Подходит для пациентов любого возраста
- Не требует приёма лекарств
- Действует на уровне причины, а не только симптома
2. Миофасциальный массаж
Глубокое расслабление мышц и фасций шеи, затылка и верхнего плечевого пояса. Особенно эффективен при:
- Хроническом напряжении
- Головных болях
- Ограниченной подвижности
Специалист снимает триггерные точки — участки, где мышца «запомнила» спазм. Это помогает уменьшить нагрузку на позвонки и улучшить подвижность.
3. Двигательная терапия
Индивидуально подобранные упражнения для:
- Укрепления глубоких мышц шеи и спины
- Восстановления правильной осанки
- Улучшения координации движений
Движение — это естественная «смазка» для суставов. Регулярные упражнения замедляют дегенерацию и предотвращают рецидивы.
4. Рефлексотерапия и рефлекторная гимнастика
- Рефлексотерапия (включая акупунктуру и аурикулярную терапию) помогает снять боль, улучшить кровоток и нормализовать нервную регуляцию.
- Рефлекторная гимнастика — мягкие упражнения, активирующие проприоцепцию (чувство тела в пространстве), полезна при головокружениях и нарушениях координации.
5. Подбор ортопедических стелек и подиатрия
На первый взгляд, стельки и шея — не связаны. Но это не так. Нарушения в стопе (плоскостопие, косолапость) приводят к перекосу таза, изменению осанки и компенсаторному напряжению в шее.
Мы используем функциональный подход:
- Анализ походки
- Подбор индивидуальных стелек
- Коррекция биомеханики нижних конечностей
Это помогает снизить нагрузку на весь позвоночник, включая шейный отдел.
6. Физиотерапия
- Лазерная терапия
- Магнитотерапия
- Электростимуляция
Помогают снять воспаление, улучшить микроциркуляцию, но не заменяют работу с биомеханикой.
7. Медикаментозная терапия (в рамках консервативного лечения)
Применяется при выраженных болях и воспалении, но не является основным методом:
- НПВС (обезболивающие и противовоспалительные)
- Миорелаксанты (для снятия мышечного спазма)
- Витамины группы B (для восстановления нервной ткани)
Важно: лекарства снимают симптомы, но не влияют на прогрессирование спондилеза. Их использование должно быть кратковременным и контролируемым.
8. Хирургическое лечение
Показано редко — только при:
- Сильной компрессии спинного мозга
- Прогрессирующей слабости в руках
- Нарушениях ходьбы
Операция направлена на удаление остеофитов или декомпрессию нервных структур. Однако она не решает причину дисфункции и требует длительной реабилитации.
Сравнение методов лечения
| Метод | Цель | Эффективность | Безопасность | Долгосрочный эффект |
|---|---|---|---|---|
| Остеопатия | Восстановление подвижности, снятие напряжения | Высокая | Очень высокая | Да — при регулярном применении |
| Миофасциальный массаж | Расслабление мышц, устранение триггерных точек | Высокая | Высокая | Средний |
| Двигательная терапия | Укрепление мышц, коррекция осанки | Высокая | Очень высокая | Да — при регулярных занятиях |
| Рефлексотерапия | Снятие боли, нормализация нервной регуляции | Средняя–высокая | Очень высокая | Да |
| Ортопедические стельки | Коррекция биомеханики тела | Средняя–высокая | Очень высокая | Да — системный эффект |
| Медикаменты | Снятие боли и воспаления | Быстрый эффект | Средняя (риск побочных эффектов) | Нет |
| Физиотерапия | Улучшение кровотока, снятие воспаления | Средняя | Высокая | Ограниченный |
| Хирургия | Декомпрессия нервов | Высокая при показаниях | Низкая (риск осложнений) | Переменный |
В Московском Центре Остеопатии мы не предлагаем «волшебного» метода. Мы используем интегративный подход, сочетая остеопатию, двигательную терапию, массаж и коррекцию биомеханики. Наши специалисты разрабатывают индивидуальный план лечения, учитывая возраст, образ жизни и особенности организма каждого пациента.
Лечение шейного спондилеза — это не разовая процедура, а процесс восстановления баланса. И мы помогаем пройти его с минимальным дискомфортом и максимальным результатом.
Наши специалисты проведут обследование и назначат оптимальное лечение.
Профилактика болезни
Шейный спондилез — заболевание, которое гораздо проще предотвратить, чем лечить. Даже при уже начавшихся дегенеративных изменениях правильные привычки и регулярная профилактика позволяют замедлить прогрессирование, сохранить подвижность шеи и избежать осложнений.
В Московском Центре Остеопатии мы не только лечим пациентов, но и активно обучаем их принципам здорового образа жизни. Профилактика — это не просто упражнения, а комплексный подход к заботе о теле.
Основные меры профилактики
1. Правильная осанка в повседневной жизни
Неправильная осанка — главный «враг» шейного отдела. Когда голова смещается вперёд (например, при работе за компьютером), нагрузка на шею возрастает в разы.
Что делать:
- Следите, чтобы уши находились на одной линии с плечами
- Не запрокидывайте голову при разговоре по телефону
- Используйте подставку для ноутбука, чтобы экран был на уровне глаз
- Делайте перерывы каждые 30–40 минут
2. Организация рабочего места
Офисная работа — один из главных факторов риска. Правильно обустроенное рабочее место снижает нагрузку на шею и спину.
Рекомендации:
- Высота стола и стула — такая, чтобы предплечья лежали параллельно полу
- Монитор — на расстоянии 50–70 см, верхняя граница на уровне глаз
- Клавиатура и мышь — под рукой, без напряжения плеч
- Используйте подставку для ноутбука и внешнюю клавиатуру
3. Регулярная физическая активность
Движение — лучшая «смазка» для суставов. Укреплённые мышцы шеи, спины и корпуса стабилизируют позвоночник и снижают износ.
Полезные виды активности:
- Плавание (особенно на спине)
- Йога и пилатес
- Ходьба 30–40 минут в день
- Лечебная гимнастика (по рекомендации специалиста)
4. Упражнения для шеи и верхнего плечевого пояса
Простые упражнения можно выполнять ежедневно — дома или на работе.
Пример комплекса:
- Медленные наклоны головы вперёд, назад, в стороны (по 5 раз)
- Повороты головы влево-вправо (не резко!)
- Упражнение «подбородок к груди» — плавно опустите подбородок, почувствуйте растяжение в затылке
- Растяжка трапециевидной мышцы — наклоните голову в сторону, слегка надавите рукой
- Удержание головы в нейтральном положении — представьте, что на макушке стоит книга
Важно: упражнения должны быть плавными, без боли. При дискомфорте — прекратите и проконсультируйтесь с остеопатом.
5. Контроль веса и метаболизма
Избыточный вес увеличивает нагрузку на весь позвоночник. Кроме того, нарушения обмена веществ (дефицит кальция, витаминов D и B) ухудшают регенерацию костной и хрящевой ткани.
Что делать:
- Следите за питанием: больше овощей, белка, продуктов с кальцием и магнием
- Принимайте витамины при необходимости (по рекомендации врача)
- Поддерживайте нормальный водный баланс — диски на 70% состоят из воды
6. Сон на правильной подушке
Ночью шея должна находиться в нейтральном положении. Неподходящая подушка — частая причина утренней скованности и боли.
Как выбрать подушку:
- Высота — чтобы шея не запрокидывалась и не опускалась
- Жёсткость — средняя, с учётом позы сна (на спине или боку)
- Материал — ортопедическая пена, латекс, гречка
7. Работа с напряжением и стрессом
Хронический стресс вызывает постоянное напряжение мышц шеи и плеч. Это ускоряет износ позвонков.
Методы расслабления:
- Дыхательные практики (например, диафрагмальное дыхание)
- Медитация, тай-чи
- Регулярные сеансы миофасциального массажа или остеопатии
8. Регулярные профилактические осмотры
Даже при отсутствии симптомов полезно раз в 6–12 месяцев проходить:
- Оценку осанки
- Пальпаторную диагностику у остеопата
- При необходимости — МРТ или УЗИ сосудов
Это позволяет выявить доклинические изменения и начать коррекцию на раннем этапе.
9. Индивидуальные ортопедические стельки
Как уже упоминалось, проблемы с ногами (плоскостопие, перекос стопы) ведут к нарушению осанки и компенсаторному напряжению в шее. Подбор стелек — важная часть профилактики.
В нашем центре мы проводим:
- Анализ походки
- Сканирование стопы
- Моделирование индивидуальных стелек
10. Курсовая остеопатия как профилактика
Многие пациенты приходят к нам только при боли. Но остеопатия — это не только лечение, но и профилактика дисфункций.
Мы рекомендуем:
- Проходить профилактические курсы остеопатии 1–2 раза в год
- Особенно — при высокой нагрузке (офисная работа, спорт, беременность)
- После травм или операций
Это помогает поддерживать баланс тела, снимать накопленные напряжения и предотвращать развитие спондилеза.
В Московском Центре Остеопатии профилактика — это часть нашей философии. Мы помогаем пациентам не просто «вылечиться», а научиться жить в гармонии со своим телом. Наши специалисты подскажут, какие упражнения, привычки и коррекции подойдут именно вам.
Помните: здоровье шеи — это здоровье всего организма. Начните заботиться о себе уже сегодня.
Ответы на частые вопросы
Нет, это разные, хотя и связанные состояния.
- Остеохондроз — это дегенерация межпозвонкового диска (уменьшение высоты, трещины в фиброзном кольце).
- Спондилез — это последующая реакция организма: разрастание костной ткани (остеофитов) для стабилизации нестабильного сегмента.
Остеохондроз часто предшествует спондилезу, но не всегда переходит в него. При правильной коррекции можно остановить этот процесс.
Полностью «исчезнуть» остеофиты не могут — это костные структуры, но:
- Можно остановить их рост
- Снять болевой синдром
- Восстановить подвижность
- Устранить головокружения, онемение, головные боли
- Замедлить прогрессирование заболевания
Остеопатия, двигательная терапия и коррекция образа жизни позволяют жить без симптомов и сохранить качество жизни.
Сам по себе — нет, это естественный процесс старения.
Опасность возникает при:
- Сдавлении спинного мозга (риск нарушений ходьбы, координации)
- Компрессии позвоночных артерий (риск нарушений кровообращения в мозге)
- Прогрессирующей слабости в руках
При своевременном лечении серьёзные осложнения предотвратимы.
Да, особенно на ранних и средних стадиях.
Остеопатия не удаляет остеофиты, но:
- Восстанавливает подвижность «заклинивших» позвонков
- Снимает напряжение в мышцах и фасциях
- Улучшает кровоток в позвоночных артериях
- Уменьшает нагрузку на поражённый сегмент
- Работает с первопричинами дисфункции
У нас в центре более 4300 пациентов ежегодно получают помощь — и отмечают улучшение уже после 2–3 сеансов.
Нет. Остеопатия — это щадящая, деликатная методика.
Наши техники:
- Мягкие, без «хруста» и резких движений
- Направлены на восстановление естественной подвижности
- Не вызывают боли, даже у пожилых пациентов и беременных
Некоторые ощущают лёгкое напряжение или усталость после сеанса — это нормальная реакция тела на перестройку.
Зависит от стадии и индивидуальных особенностей:
- Ранняя стадия: 3–5 сеансов с интервалом 1–2 недели
- Выраженный спондилез: 5–8 сеансов, иногда с повторным курсом через 3–6 месяцев
- Поддерживающая профилактика: 1–2 сеанса в год
После первичной коррекции мы составляем индивидуальный план поддержания результата.
Да, но с правильным выбором нагрузки.
Полезно:
- Плавание
- Йога (без глубоких переворотов)
- Ходьба, лёгкий бег
- Упражнения на укрепление мышц кора
Нужно избегать:
- Тяжёлых шейных нагрузок (жим лёжа, становая тяга с неправильной техникой)
- Резких поворотов и прыжков (акробатика, паркур)
- Длительного напряжения шеи (например, удержание штанги на плечах)
Перед началом тренировок — проконсультируйтесь с остеопатом или врачом ЛФК.
Только в острый период, при сильной боли или после травмы — на короткий срок (не более 1–2 недель).
Длительное ношение воротника:
- Ослабляет мышцы шеи
- Ухудшает подвижность
- Может усугубить проблему
Лучше — мягкая коррекция остеопатией и постепенное укрепление мышц.
Да, но только квалифицированный специалист.
Грубый или чрезмерно интенсивный массаж может:
- Усилить воспаление
- Сдавить нервные корешки
- Ухудшить кровоток
В нашем центре миофасциальный массаж проводится с учётом состояния позвоночника — мягко, точечно, без риска осложнений.
Операция показана редко — только при:
- Прогрессирующей компрессии спинного мозга
- Сильной слабости в руках, ухудшении хватательной функции
- Нарушениях ходьбы, координации
В большинстве случаев консервативное лечение (включая остеопатию) позволяет избежать хирургического вмешательства.
Да, и мы настоятельно рекомендуем!
Профилактические визиты к остеопату — лучший способ:
- Выявить дисфункции на доклинической стадии
- Снять накопленные напряжения
- Поддержать подвижность и баланс тела
Особенно актуально для офисных работников, водителей, беременных и спортсменов.