Облегчаем и улучшаем состояние за 1-3 сеанса!
Шейный отдел — самый подвижный и уязвимый элемент позвоночника.
Он состоит из семи позвонков с межпозвоночными дисками между ними. Размер шейного сустава значительно меньше размера других частей позвоночного ствола. Сквозь полости дуг позвонков по каналу проходит спинной мозг и множество нервных волокон. Отверстия поперечных отростков позвоночника пронизывают кровеносные сосуды: они снабжают кислородом важнейшие участки мозга. В области шеи расположен целый комплекс органических структур: мышцы, тело щитовидной железы, лимфатические и кровеносные сосуды, дыхательные пути и пр. Повреждение любой из этих частей способно вызвать боль в области шеи. В медицинской терминологии боль в шее называется цервикальной (cervical - шейный). Для избавления от страданий все больше людей прибегает к безлекарственным методам, одним из которых является остеопатия.
Причины боли в шее
Боли в шее поражают все больше людей: гиподинамия, усталость от постоянной работы за компьютером, длительное нахождение за рулем способствуют стремительному развитию новых недугов и прогрессированию уже имеющегося заболевания (остеохондроза). Малоподвижный образ жизни может привести к тому, что грыжа возникнет на пустом месте от непривычно резкой физической активности.
Есть несколько причин расстройств:
Возрастные изменения хрящей и суставов
Боли в шейном отделе являются следствием дегенеративных процессов и свидетельствуют о следующих проблемах:
- Остеоартроз – уменьшение плотности костей шейного сегмента, приводящее к их хрупкости и непрочности. Остеоартроз часто становится провоцирующим фактором инвалидности.
- Остеохондроз – постепенное разрушение хрящевого слоя суставов. Хрящи не защищают суставы от трения, любое движение травматично и возникает острая боль.
- Межпозвоночная грыжа — следствие остеохондроза. Поврежденные диски сдавливают нервные окончания, вызывая боль. В тяжелых случаях грыжа влияет и на костный мозг.
Травмы
Признаки заболевания могут проявиться не сразу после происшествия, что осложняет постановку диагноза и лечение. Распространены следующие виды травм позвоночника:
- Повреждения межпозвоночных дисков провоцируют изменения хрящей и костей у пожилых людей. У молодых к разрыву межпозвоночного диска приводят неправильно выполняемые спортивные упражнения.
- Повреждение связок, происходящее из-за резкого растяжения и полного или частичного разрыва связок, становится причиной разрушения костной массы.
- Хлыстовая травма случается при резком запрокидывании или опускании головы. При этом травмируются межпозвоночные суставы и связки позвоночного ствола.
- Перелом позвоночника случается из-за резкого сжатия (компрессия) или сильного удара. Наиболее сложным случаем считается осколочный перелом.
- Ушиб не оказывает травматическое воздействие, но появление болей, гематом и отеков негативно влияет на функцию шейного отдела позвоночника.
Иммунные нарушения
ведут к разрушению скелета и разбалансировке работы системы. Наиболее распространенные недомогания, связанные с проблемами иммунитета:
- Ревматоидный артрит – деструкция суставов с последующей их деформацией. В фазе обострения воспаление переходит на область шейного отдела. Появляются ощущения боли в шее и в нижней части затылка.
- Псориатический артрит поражает больных псориазом. Клиническая картина похожа на проявления ревматоидного артрита, но в анамнезе имеются отличия.
- Ревматическая полимиалгия — воспалительное поражение мышечной ткани как последствие развития ревматоидного артрита.
- Болезнь Бехтерева (анкилозирующий спондилоартрит) — патологические изменения, ведущие к неподвижности суставов. Шея подвергается деструкции в последнюю очередь.
Инфекции
они имеют отношение ко всем тканям от костей (туберкулез и остеомиелит) до ЦНС, лимфы и кожи (опоясывающий лишай с локализацией на шее, полиомиелит и др.).
Болезни мышц
Мышечная боль в шее бывает следствием таких процессов:
- Сильное напряжение. Существует угроза формирования миофасциального синдрома, при нем мышечный спазм провоцирует появление триггерных точек — уплотнение мышечных тканей.
- Травматическое повреждение. Выявляется на шее при визуальном осмотре и с помощью высокотехнологичной аппаратуры.
- Воспаление (миозит) мышц. Причины имеют вирусное происхождение.
Опухоль
Чаще всего развивается в шейном отделе. Локализация боли и симптомы сходны с проявлением симптомов других недугов. Опухоли развиваются из:
- скелета (остеогенная саркома, миеломная болезнь);
- хрящей (энхондромы, хондросаркома).
Отраженные боли в области шеи
Локализация этих болей не совпадает с местонахождением поражений: болит шея, а не истинный очаг. Боли отражают дисфункцию внутренних структур:
- легких: боль вызывают нервные импульсы диафрагмы как результат воспалений или инфекций;
- печени, желчного пузыря: боли плечевого пояса, без четкой локализации;
- сердца, головного мозга: боли в любой с любой стороны шеи.
Фибромиалгические боли
Боль - не следствие органического поражения. Раньше ее связывали с психиатрическими проявлениями, но настоящая причина возникновения до сих пор не установлена.
Врожденные аномалии позвонков
Часто пациенты не подозревают о наличии дефектов внутреннего строения в шейном отделе позвоночника, пока они не проявятся при определенных условиях.
Диагностика шейного отдела
Болевые ощущения должны побудить каждого обратиться к врачу для диагностики и назначения лечения. Особенно важно исключить возможность инфекции, чтобы не допустить ее дальнейшее развитие.
Обследование мышцы шеи и позвоночника начинается с визуального осмотра больного врачом. Иногда симптомы лишены конкретных признаков, и врач затрудняется ответить на вопрос «почему болит шея ». Возможных источников боли много, поэтому для постановки правильного диагноза заболевания потребуются лабораторные исследования. На начальном этапе обследования проводится анализ крови с целью выявления инфекций в шейном отделе.
В зависимости от интенсивности и продолжительности боли определяют необходимость применения одного из видов высокотехнологических исследований:
Рентгенография
Это самый распространенный вид диагностики на первичном этапе исследования. Рентген позволяет врачу выявить такие аномалии, как:
- врожденные заболевания — аномалия Киммерле. При этом дефекте сдавливается позвоночная артерия, вызывая боль и неприятные ощущения;
- повреждения травматической этиологии (вывихи, переломы, трещины);
- дегенеративно-дистрофические изменения твердых фактур по причине возрастных факторов;
- разрастание костной ткани и деформация позвонков (спондилез, наросты);
- снижение плотности костей (остеопороз), деструкция хрящей;
- искривление позвоночного столба.
Рентген применяется только для выявления костных дефектов, последствий травмы шеи. Он малоэффективен при обследовании мягких тканей, мышц, прилежащих к шее. Также надо учитывать, что онкологические поражения в шейном отделе на ранних стадиях при рентгенологическом исследовании позвоночника увидеть невозможно. Простое обследование рентгенологическим способом не выявит опухоли спинного мозга. Иногда поражения протекают без боли (межпозвонковые грыжи, протрузии, новообразования в шее). Для диагностики применяется КТ-миелография — рентгенологический способ исследования, когда в спинномозговой канал пациента вводится контрастное вещество, попадающее через вены в артерии. Для более детальной диагностики позвоночника КТ-миелография может дополняться обследованием мрт.
Магнитно-резонансная томография (МРТ)
дает наиболее полную картину. Позволяет выявить у пациента скрытые и бессимптомные причины заболевания:
- межпозвоночные грыжи;
- дисфункция артерий, ощущение их сдавливания в шее, нарушения в нервах, хрящах;
- признаки и последствия рассеянного склероза;
- опухоли и метастазы;
- инфекция головного и спинного мозга.
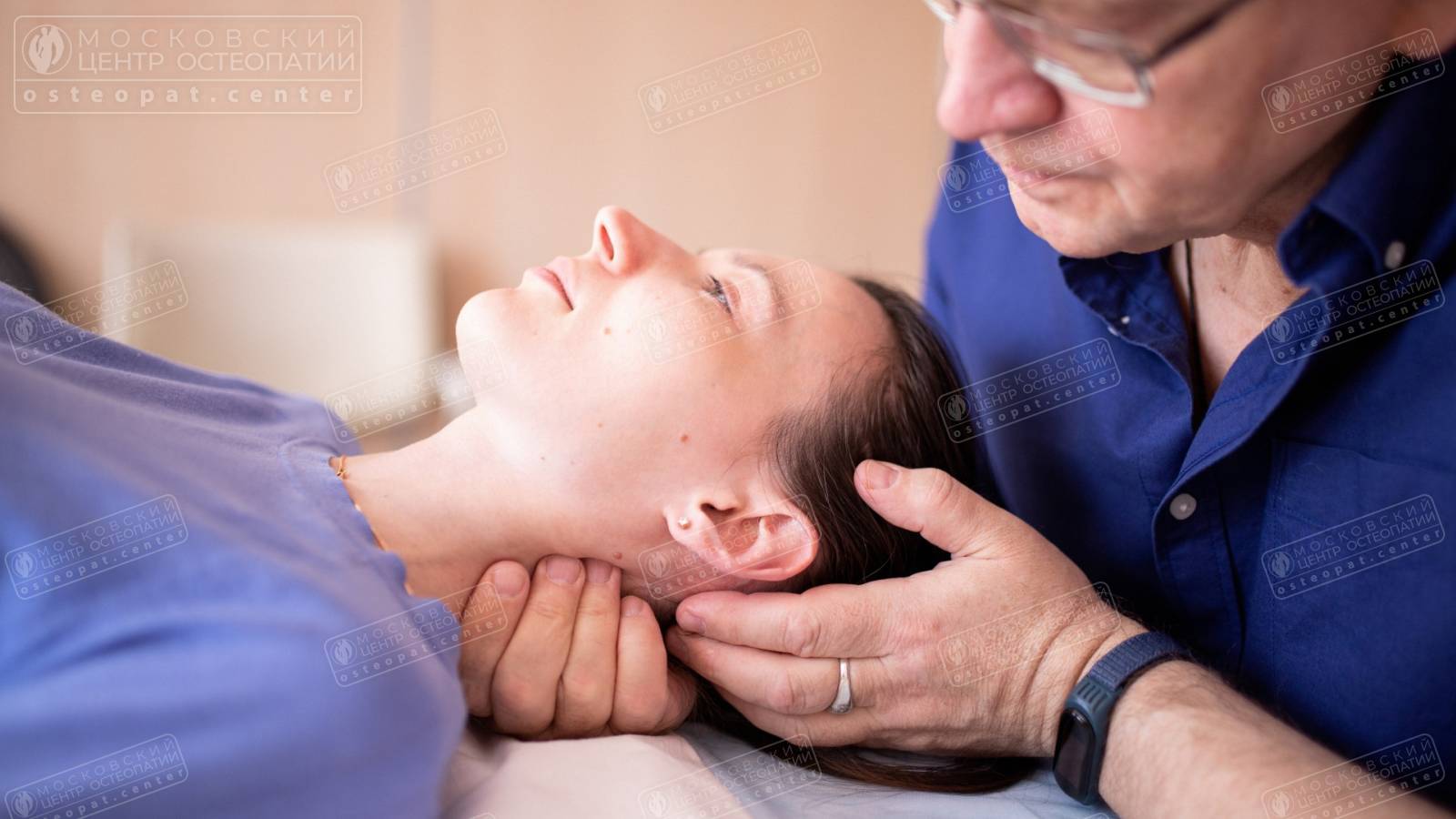
Лечение болей в шее у остеопата
Остеопатия — это самый эффективный из наиболее безвредных и щадящих методов, устраняющий причины заболеваний шеи.
- Методы немедикаментозного лечения. Дисфункцию шейного отдела позвоночника, как правило, сопровождают длительные болевые ощущения. Для релаксации, устранения боли в шее и обеспечения нормального качества жизни приходится принимать большое количество медикаментов. Если недуг становится хроническим, их объем увеличивается с каждым годом, пагубно влияя на работу пищеварения и нарушая обменные процессы. Приемы безмедикаментозного лечения болезни является одним из главных преимуществ остеопатии.
- Коррекция костных структур рассматривается остеопатом в контексте общего баланса биологической системы. Лечение направлено на нормализацию кровообращения в шее, улучшение кислородного обмена, устранение защемления нервов, последствий остеоартроза, патологий позвоночного столба, болей, регенерацию мягких тканей шейного отдела позвоночника. Даже в период ремиссии остеопат сделает вывод о том, какой орган болит и, скорее всего, устранит боль.
- Для установления клинической картины врач проводит исследование руками и использует в том числе данные, полученные с помощью всех возможных средств диагностики, результаты которых предоставляет пациент. В стремлении решить вопросы, касающиеся проблем в шее, пациент проходит полное сканирование всего организма. В плане коррекции все органы будут встроены в единую систему.
- Остеопат составляет перспективный план лечения, включая упражнения для самостоятельного выполнения пациентом. Коррекция позвоночника становится формой сотрудничества больного и врача.
- В устранении нарушений в шее отсутствуют возрастные ограничения, методика рекомендована как пожилым, так и маленьким детям. Интенсивность и направление лечения позвоночника устанавливается индивидуально при первичном осмотре всех частей тела, имеющих даже косвенное отношение к шее. Ощущения от процедур, как правило, приятные, облегчение приходит после первых сеансов, но это не значит, что их следует прекратить.
- Цель воздействия — не столько стабилизация состояния, сколько создание условий для мобилизации скрытых резервов организма и запуска механизма восстановления. Боль в шее — симптом, требующий внимания. Остеопатия использует все имеющиеся достижения медицины. Врач обращается к помощи узких специалистов с целью устранения очага, провоцирующего болезненные проявления в шее.
- Врачу понятно, что нездоровый участок особо чувствителен. Процедуры и упражнения производятся без боли. При пальпации врач находит очаги боли в шее и старается проводить процедуры по нейтрализации негативных факторов, устранению источника патологии костей, нервных волокон. Физическое воздействие на позвоночник исключается до достижения баланса. Остеопат предварительно спросит пациента о том, что и как болит. Части позвоночника будут функционально отрегулированы, он будет встроен в физиологическую систему.
Методы лечения в остеопатии
Остеопатия — направление клинической восстановительной медицины. В ее основе лежит стремление к нормализации работы всех структур организма (опорно-двигательного аппарата, внутренних биологических структур) щадящими ручными методами. При внешнем сходстве лечение в остеопатии принципиально отличается от приемов мануальных терапевтов комплексным подходом к вопросам коррекции организма. Важное значение придается идее восприятия организма как единой системы, способной к саморегуляции. Восстановительные процессы запускаются особым точечным стимулированием.
Идея о том, что биологическая система способна к самовосстановлению, приобрела актуальность в начале ХХ века. Американский хирург Эндрю Стилл разработал собственную теорию исцеления больных. В 1910 году в своей книге доктор Стилл писал о том, что остеопатия – священная наука, т.к. ее исцеляющая сила дается самой природой.
Спинной хребет — опора и основа организма. Лечение этого элемента целостной структуры возможно только в комплексе с общим восстановлением.
Краниосакральный метод
Основан на утверждении о подвижности частей черепа в соответствии с ритмическими импульсами. Зафиксировать и проанализировать эти импульсы головы удалось только в конце 1980-х годов. Долгое время считалось, что череп, состоящий из 20 парных и непарных костей, статичен, и что подвижна только нижняя челюсть. Череп в затылочной части связан с верхним суставом: опорные точки (контрфорсы), играют роль амортизатора.
Состояние черепной коробки во многом зависит от функционирования верхнего отдела позвоночника. По движению черепных частей можно диагностировать вегетативные нарушения, найти очаги боли в шее. Импульсы составляют около 10 движений в минуту. Сбой ритма в связи с неподвижностью или малой подвижностью фрагментов черепа ведет к дисфункции механизма перемещения жидкостей и становится толчком для многих функциональных расстройств нервной системы, болей головы. Тяжелые последствия бывают у детей, перенесших родовую травму или сотрясение, имеющие очаги воспаления в шее. Замедление импульсов механизма и его остановка выражаются в головной боли, поведенческих отклонениях, бессоннице, страдает мозг. Краниосакральные методики направлены на восстановление микроподвижности черепа и связанного с ним позвоночника. Специальные приемы позволяют отрегулировать ритм, что способствует синхронизации деятельности органов и ликвидации болезни многих из них.
Структуральный и фасциальный метод
Здесь основной темой исследований и коррекции выбирает функционирование опорно-двигательного аппарата. Скелет, сухожилия, связки постоянно взаимодействуют при движении и оказывают влияние друг на друга. При нарушении состояния одного из элементов дополнительная нагрузка ложится на другой отдел. Остеохондроз ведет шейный отдел позвоночника к дисбалансу. Корректирующий эффект осуществляется в комплексном взаимодействии составных элементов с учетом видимых и предполагаемых взаимосвязей с целью устранения боли. Фасциальный раздел изучает роль фасции – соединительной ткани, мышц, их взаимосвязи с другими разделами. Лечение применяется при коррекции остеохондроза, остеоартроза, грыжи межпозвоночных дисков.
Висцеральный метод
Изучает состояние внутренних органов в зависимости от их взаиморасположения. В основе лечения лежит теория, согласно ей, органы обладают собственной подвижностью. Взаиморасположение органов изменяется при дыхании. Такое смещение функционально и закономерно в случае здоровья каждой из составляющих. В случае же дисфункции (инфекция и т.п.) при спазме сосудов резко снижается поступление кислорода, происходит отравление. Для поддержания работоспособности здоровые органы начинают функционировать более интенсивно и быстро изнашиваются.
Висцеральный метод воздействует на внутренние органы путем фиксации их в нужном положении, одновременно обеспечивая кровоснабжение. Висцеральная терапия активизирует крово- и лимфоснабжение не только печени, почек, желудка, но и мышц конечностей. Эффективна коррекция висцеральным способом для реабилитации больных после операции, восстановления после травм, профилактики дисбаланса работы органов обмена веществ и при дегенеративных процессах (остеохондроз). Успешно используется висцеральная терапия в корректировке ожирения и возрастных изменений.
Что делать для лечения болей в шее
На первых этапах избавление от боли в шее заключается в ликвидации неприятных ощущений, уменьшении чувствительности. Для дальнейшего положительного движения важно разобраться в истоках нарушений. Как сказал Гиппократ: «Лечить надо не болезнь, а больного». Блокировка дискомфорта должна быть направлена не на пораженный участок, а на поиск коренной проблемы и стимулирование самовосстановления. Если не выявить глубинные причины и дегенеративных изменений тканей, боль в области шеи вернется снова.
- Запись на прием к специалисту. При необходимости следует дать регистратору как можно более подробную информацию о состоянии здоровья.
- В целях полной диагностики возможны дополнительные направления на обследования и получение консультации профильных специалистов: неврологу, окулисту, мануальному терапевту и т.д..
- Опираясь на результаты анализов и заключений, остеопат разрабатывает план лечения. Коррекция может занять длительный период (от нескольких сеансов и более).
Противопоказаний к остеопатическим воздействиям немного, они связаны с острыми инфекционными, онкологическими, нейрохирургическими факторами, некоторыми психическими отклонениями.