Облегчаем и улучшаем состояние за 1-3 сеанса!

Что такое мигрень
Мигрень — это хроническое неврологическое заболевание, характеризующееся повторяющимися приступами сильной головной боли, которая чаще всего локализуется в одной половине головы (гемикрания). В отличие от обычной головной боли напряжения, мигрень сопровождается комплексом неврологических, вегетативных и желудочно-кишечных симптомов, значительно снижающих качество жизни.
Ключевые особенности мигрени:
- Пульсирующий характер боли средней или высокой интенсивности;
- Продолжительность приступа от 4 до 72 часов;
- Усиление боли при физической активности;
- Наличие специфических предвестников (ауры) у 25-30% пациентов;
- Наследственная предрасположенность (в 60-70% случаев).
Механизм развития
В основе мигрени лежит нарушение регуляции сосудов головного мозга и активация тригеминоваскулярной системы. Во время приступа происходит:
- Патологическое расширение сосудов мозговых оболочек;
- Высвобождение нейропептидов (кальцитонин-ген-родственный пептид, субстанция Р);
- Развитие нейрогенного воспаления;
- Повышенная возбудимость нейронов коры головного мозга.
Статистика:
- Встречается у 12-15% населения;
- Женщины страдают в 3 раза чаще мужчин (гормональный фактор);
- Дебют обычно в возрасте 18-35 лет;
- У 50% пациентов первые приступы появляются до 20 лет.
Мигрень признана ВОЗ одним из заболеваний, наиболее сильно нарушающих социальную адаптацию — она занимает 6-е место в мире по количеству лет, прожитых с инвалидизацией.
Виды мигрени
Мигрень классифицируют по наличию ауры, частоте приступов и особенностям симптоматики. Правильное определение типа заболевания помогает подобрать эффективное лечение.
По наличию ауры
Аура — обратимые неврологические симптомы, предшествующие боли (10-60 мин):
- Зрительные нарушения (мерцающие скотомы, зигзаги, выпадение полей зрения);
- Чувствительные расстройства (онемение лица/конечностей);
- Речевые нарушения (дизартрия, афазия);
- Редко — двигательная слабость (гемиплегическая форма).
Мигрень с аурой (классическая) встречается у 25-30% пациентов.
Мигрень без ауры (простая):
- встречается в 70-75% случаев;
- Приступ начинается сразу с головной боли;
- Чаще сопровождается тошнотой и светобоязнью.
По частоте приступов
Эпизодическая:
- Менее 15 дней с головной болью в месяц;
- Средняя частота: 2-8 приступов/месяц.
Хроническая:
- Более 15 дней с головной болью в месяц (из них ≥8 дней с мигренозными чертами);
- Развивается у 3% пациентов с эпизодической формой;
- Часто связана со злоупотреблением обезболивающими.
Особые формы
Гемиплегическая:
- Семейная или спорадическая;
- Сопровождается слабостью в конечностях;
- Связана с мутациями генов CACNA1A, ATP1A2.
Базилярная. Аура с симптомами поражения ствола мозга:
- Головокружение, диплопия;
- Шум в ушах;
- Атаксия;
- Нарушение сознания.
Ретинальная:
- Преходящая слепота на один глаз;
- Длится менее 1 часа;
- Требует исключения инсульта.
Менструальная:
- Возникает за 2 дня до или 3 дня после месячных;
- Связана с падением уровня эстрогенов;
- Особенно тяжелое течение.
Абдоминальная:
- У детей и подростков;
- Приступы боли в животе + рвота;
- Позже трансформируется в типичную мигрень.
По степени тяжести
| Критерий | Легкая | Средняя | Тяжелая |
|---|---|---|---|
| Длительность | <12 часов | 12-24 часа | >24 часа |
| Интенсивность | Не мешает работе | Частичная дезадаптация | Постельный режим |
| Рвота | Редко | 1-2 раза | Многократная |
Важно!
У 40% пациентов наблюдается сочетание нескольких видов мигрени (например, менструальная + с аурой).
Причины
Мигрень — это сложное мультифакторное заболевание, в развитии которого участвуют генетические, сосудистые, неврологические и гормональные механизмы.
Главные триггеры мигренозных приступов
Генетическая предрасположенность:
- Наследственность прослеживается в 60-80% случаев;
- Выявлены гены, ответственные за семейные формы:
- CACNA1A (гемиплегическая мигрень);
- MTDH и LRP1 (нарушение гематоэнцефалического барьера);
- TRPM8 (чувствительность к холоду).
Сосудистые нарушения:
- Патологическое расширение сосудов твердой мозговой оболочки;
- Нарушение регуляции тонуса (дисфункция эндотелия);
- Аномальная активность кальциевых каналов.
Неврологические факторы:
- Гипервозбудимость коры головного мозга (корковая распространяющаяся депрессия);
- Активация тригеминоваскулярной системы;
- Повышенная чувствительность к боли (центральная сенситизация).
Основные провокаторы приступов (триггеры)
Гормональные колебания:
- Падение уровня эстрогена перед менструацией;
- Овуляция, беременность, менопауза;
- Прием оральных контрацептивов.
Пищевые факторы:
- Тирамин: выдержанные сыры, красное вино;
- Глутамат натрия: фастфуд, чипсы;
- Кофеин: резкий отказ или избыток;
- Аспартам и нитриты.
Внешние воздействия:
- Яркий или мерцающий свет;
- Громкие звуки, резкие запахи;
- Изменение погоды (перепады атмосферного давления).
Психологические факторы:
- Стресс или период после стресса ("мигрень выходного дня");
- Тревожные и депрессивные расстройства;
- Нарушения сна (как недосып, так и избыточный сон).
Группы риска:
- Женщины детородного возраста (соотношение с мужчинами 3:1);
- Люди 25-55 лет (пик заболеваемости);
- Жители мегаполисов (высокий уровень стресса);
- Офисные работники (гиподинамия, напряжение глаз);
- Личности с перфекционизмом (тревожность).
Важно! У 76% пациентов приступ вызывают несколько триггеров одновременно (например, стресс + недосып + красное вино).
Оптимальным решением при появлении боли – сразу обратиться к опытному специалисту.
Симптомы
Мигрень проявляется не только головной болью, но и комплексом неврологических, вегетативных и психологических симптомов, которые проходят через несколько стадий.
Продромальная фаза (предвестники)
Возникает за 24-48 часов до приступа у 30-40% пациентов:
- Психоэмоциональные изменения: раздражительность, апатия или эйфория
- Когнитивные нарушения: трудности концентрации, заторможенность
- Физические симптомы: зевота, напряжение в шее, жажда, учащенное мочеиспускание
- Повышенная чувствительность к свету, звукам и запахам.
Аура (у 25-30% больных)
Неврологические симптомы, развивающиеся за 5-60 минут до боли:
- Зрительные нарушения (90% случаев):
- Мерцающие скотомы;
- Зигзагообразные линии ("фортификационные спектры");
- Выпадение полей зрения.
- Сенсорные расстройства:
- Онемение лица/конечностей (по типу "чулок и перчаток");
- Покалывание в языке;
- Речевые нарушения: дизартрия, трудности подбора слов;
- Редкие формы: двигательная слабость, головокружение.
Болевая фаза
Характеристики мигренозной боли:
- Локализация: односторонняя (60%), может менять стороны;
- Характер: пульсирующий, "сверлящий";
- Интенсивность: от средней до нестерпимой (6-10 баллов по VAS);
- Длительность: 4-72 часа без лечения;
- Усиление при физической активности, кашле, наклонах.
Сопутствующие симптомы:
- Желудочно-кишечные: тошнота (80%), рвота (50%), отвращение к еде;
- Вегетативные: бледность, потливость, тахикардия;
- Неврологические: свето- и звукобоязнь (фоно- и фотофобия);
- Когнитивные: "мигренозный туман" (спутанность сознания).
Постдромальная фаза ("похмелье")
Длится от нескольких часов до 2 дней:
- Общая слабость и разбитость;
- Эмоциональные колебания (депрессия или эйфория);
- Когнитивная дисфункция: замедленное мышление;
- Остаточная головная боль при движениях.
Особенности у разных групп
У детей:
- Приступы короче (2-4 часа);
- Чаще двусторонняя локализация;
- Выраженная абдоминальная симптоматика.
У пожилых:
- Аура без последующей боли ("обезглавленная мигрень");
- Меньшая интенсивность боли;
- Высокий риск инсульта при мигрени с аурой.
Опасные симптомы, требующие срочной помощи:
- Впервые возникшая сильная головная боль после 50 лет;
- Нарастающая боль при кашле/натуживании;
- Присоединение лихорадки, сыпи, ригидности затылочных мышц;
- Прогрессирующий неврологический дефицит.
Если симптомы не проходят длительное время – необходимо срочно посетить остеопата.
Последствия, если не лечить
Хроническая неконтролируемая мигрень приводит к серьезным осложнениям, влияющим на физическое здоровье, психику и социальную жизнь.
Неврологические последствия
- Хроническая ежедневная головная боль:
- Трансформация в постоянную фоновую боль с обострениями;
- Резистентность к обезболивающим препаратам;
- Мигренозный инсульт:
- Ишемия мозга на фоне длительного спазма сосудов;
- Особенно опасна мигрень с аурой (риск выше в 2,5 раза);
- Персистирующая аура без инфаркта:
- Неврологические симптомы длятся >7 дней;
- Нарушения зрения, речи, чувствительности;
- Мигрелепсия (сочетание мигрени и эпилепсии).
Психические нарушения
Тревожно-депрессивные расстройства:
- Депрессия у 30% пациентов с хронической мигренью;
- Панические атаки и фобии;
Когнитивные нарушения:
- Снижение памяти и концентрации;
- Замедление скорости мышления.
Сердечно-сосудистые риски
- Артериальная гипертензия: частые приступы провоцируют стойкое повышение АД;
- Дисфункция эндотелия: повышенный риск атеросклероза и инфаркта.
Социальные последствия
Профессиональная дезадаптация
- Снижение продуктивности;
- Частые больничные.
Семейные проблемы
- Конфликты из-за частых приступов;
- Ограничение социальной активности.
Статистика:
- 50% пациентов с хронической мигренью имеют суицидальные мысли;
- Риск инсульта повышается в 3 раза при мигрени с аурой;
- Потеря 5-7 рабочих дней в год у каждого второго больного.
Виды диагностики
Диагностика мигрени требует комплексного подхода, так как заболевание не имеет специфических маркеров и выявляется преимущественно по клиническим признакам.
Клиническая диагностика
Критерии Международного общества головной боли (ICHD-3):
- ≥5 приступов, соответствующих критериям;
- Длительность приступов 4–72 часа (без лечения);
- Головная боль имеет ≥2 характеристик:
- Односторонняя локализация;
- Пульсирующий характер;
- Средняя/сильная интенсивность;
- Усиливается при физической активности;
- Наличие ≥1 сопутствующего симптома:
- Тошнота и/или рвота;
- Фотофобия или фонофобия.
Дневник головной боли (обязательный элемент диагностики):
- Частота, длительность и интенсивность приступов;
- Провоцирующие факторы;
- Эффективность принимаемых препаратов.
Инструментальные методы
Нейровизуализация (для исключения органической патологии):
- МРТ головного мозга (предпочтительно):
- Исключает опухоли, мальформации, лейкоареоз;
- При мигрени с аурой может выявлять гиперинтенсивные очаги;
- КТ (при острых состояниях):
- Исключает кровоизлияние, инсульт.
Дополнительные исследования:
- УЗДГ сосудов шеи и головы (при подозрении на дисциркуляцию);
- ЭЭГ (при сочетании с эпилептическими приступами).
Лабораторная диагностика
- Общий и биохимический анализ крови;
- Гормональный профиль (для женщин – эстрогены, прогестерон);
- Маркеры воспаления (СРБ, интерлейкины).
Дифференциальная диагностика
Мигрень необходимо отличать от:
- Кластерной головной боли;
- Головной боли напряжения;
- Вторичных головных болей (при опухолях, сосудистых патологиях).
Важно! Диагноз мигрени устанавливает невролог на основании клинической картины. Инструментальные методы применяются только для исключения других заболеваний.
Консультация наших специалистов поможет поставить правильный диагноз.
Методы лечения мигрени
В клинике остеопатии применяется комплексный подход к лечению мигрени, направленный не только на купирование приступов, но и на устранение их глубинных причин. Наши методы сочетают остеопатические техники с современными медицинскими протоколами.
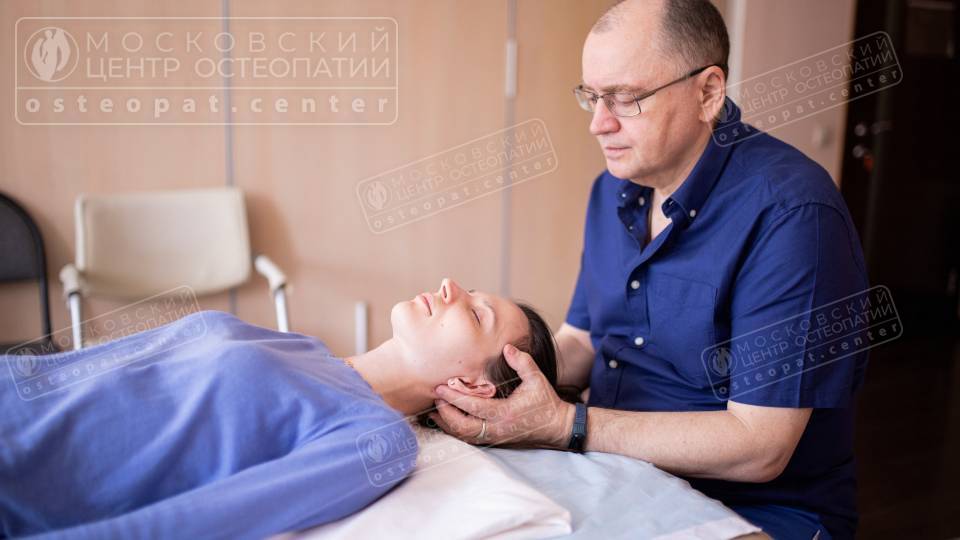
Остеопатическое лечение
Краниосакральная терапия:
- Восстанавливает ритм движения спинномозговой жидкости;
- Нормализует венозный отток от головного мозга;
- Снимает напряжение твердой мозговой оболочки.
Висцеральные техники:
- Работа с печенью и ЖКТ (улучшает детоксикацию);
- Коррекция положения диафрагмы (нормализует внутричерепное давление).
Фасциальные методики:
- Устранение напряжений в шейно-затылочной области;
- Восстановление подвижности костей черепа.
Результаты:
- Уменьшение частоты приступов на 50-70%;
- Сокращение продолжительности аур;
- Усиление эффекта от медикаментозной терапии.
Ортопедическая коррекция с помощью индивидуальных стелек:
- Исправление биомеханических нарушений;
- Снижение нагрузки на позвоночник;
- Улучшение осанки и кровоснабжения мозга.
Курс лечения:
- 5-7 остеопатических сеансов с интервалом 7-10 дней;
- Поддерживающие процедуры 1 раз в 3-6 месяцев.
Эффективность:
- 80% пациентов отмечают улучшение после 3-4 сеансов;
- Стойкий результат достигается через 2-3 месяца терапии.
Важно! В нашей клинике первый сеанс всегда включает полную диагностику.
Медикаментозная терапия (по показаниям)
Для купирования приступов:
- Триптаны (суматриптан);
- НПВС (ибупрофен).
Профилактическое лечение:
- Бета-блокаторы;
- Антиконвульсанты;
- Ботулинотерапия.
Дополнительные методы
Физиотерапия:
- Лазеротерапия шейно-воротниковой зоны;
- Электрофорез с сосудорасширяющими препаратами.
ЛФК:
- Упражнения для шейного отдела;
- Дыхательная гимнастика.
Наши специалисты проведут обследование и назначат оптимальное лечение.
Профилактика мигрени
В нашей клинике остеопатии мы делаем акцент на комплексной профилактике мигрени, сочетая традиционные методы с уникальными остеопатическими техниками.
Остеопатическая профилактика
Режим дня:
- Сон 7-8 часов в одно и то же время;
- Регулярные перерывы при работе за компьютером.
Питание:
- Исключение триггерных продуктов (шоколад, сыр, красное вино);
- Достаточный водный режим (30 мл/кг веса).
Физическая активность
- Ежедневная гимнастика для шеи;
- Плавание 2-3 раза в неделю;
- Йога и пилатес под руководством инструктора.
Контроль стресса
- Дыхательные практики;
- Медитация;
- Остеопатические техники релаксации.
Эффективность: при соблюдении рекомендаций частота приступов снижается в 3-4 раза
Ответы на частые вопросы
Остеопатическое лечение воздействует на причины мигрени:
- Восстанавливает подвижность костей черепа;
- Нормализует кровообращение мозга;
- Устраняет мышечные зажимы в шейном отделе;
- Улучшает отток венозной крови;
- Эффект заметен после 3-4 сеансов: приступы становятся реже и слабее.
Стандартный курс включает:
- 5-7 сеансов с интервалом 5-7 дней
- Поддерживающие процедуры 1 раз в 3-4 месяца;
- При хронической форме требуется 7-10 сеансов.
Остеопатия позволяет:
- Уменьшить частоту приступов на 70-80%;
- Снизить интенсивность боли;
- Убрать сопутствующие симптомы;
- Полное излечение возможно при раннем обращении.
Да, они:
- Улучшают осанку и положение головы;
- Снижают нагрузку на шейный отдел;
- Нормализуют кровообращение;
- Эффективны в 60% случаев при сочетании с остеопатией.
Лучшие результаты показывают:
- Краниосакральная терапия;
- Висцеральный массаж;
- Работа с шейным отделом;
- Миофасциальный релиз.
Преимущества остеопатии:
- Воздействует на причину, а не симптомы;
- Не дает побочных эффектов;
- Имеет долгосрочный эффект;
- Позволяет снизить дозы лекарств.
Да, специальные техники помогают:
- Быстро купировать боль;
- Снять тошноту и головокружение;
- Уменьшить длительность приступа.
Рекомендуем:
- Не есть за 2 часа до сеанса;
- Взять с собой МРТ/КТ (если есть);
- Надеть удобную одежду;
- Записать все вопросы к врачу.
Мы работаем с пациентами:
- Дети от 12 лет (специальные техники);
- Подростки;
- Взрослые любого возраста;
- Беременные (особенно эффективно при гормональной мигрени).
Результат сохраняется:
- После полного курса – до 12 месяцев;
- При поддерживающих сеансах – постоянно;
- При соблюдении рекомендаций – пожизненно.